Si vous ou votre enfant saignez soudainement plus que d'habitude, comme un saignement de nez qui ne s'arrête pas ou une coupure qui ne coagule pas, il est normal que vous soyez un peu inquiet. Vos symptômes peuvent indiquer une condition appelée purpura thrombopénique idiopathique, une maladie qui est probablement de nature auto-immune. La version aiguë (à court terme) est plus susceptible de toucher les enfants, tandis que la version chronique (à long terme) est plus susceptible de toucher les adultes.[1] Pour diagnostiquer cette condition, vous devez d'abord rechercher les symptômes, mais gardez à l'esprit que cette maladie peut ne présenter aucun symptôme. Si vous présentez des symptômes, consultez votre médecin pour d'autres tests de diagnostic.
Première partie de trois:
Surveiller les symptômes
-
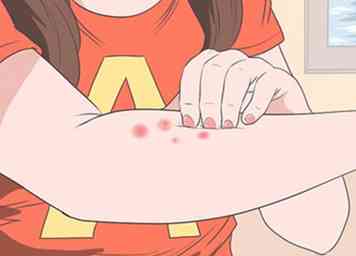 1 Rechercher des ecchymoses excessives et des saignements précis. Avec cette condition, vous pouvez très facilement faire des ecchymoses ou avoir des taches pourpres rougeâtres appelées purpura. Alternativement, vous pouvez remarquer de minuscules taches rouge-violet, appelées pétéchies. Les pétéchies apparaissent généralement sur vos jambes.[2]
1 Rechercher des ecchymoses excessives et des saignements précis. Avec cette condition, vous pouvez très facilement faire des ecchymoses ou avoir des taches pourpres rougeâtres appelées purpura. Alternativement, vous pouvez remarquer de minuscules taches rouge-violet, appelées pétéchies. Les pétéchies apparaissent généralement sur vos jambes.[2] - Le purpura apparaît lorsque de petits vaisseaux sanguins éclatent sous la peau. Bien qu'ils puissent être déconcertants, ils ne sont généralement pas nuisibles par eux-mêmes.[3]
- Vous pouvez également remarquer des hématomes, un morceau de sang coagulé sous votre peau. La plupart du temps, vous pourrez sentir une petite boule.[4]
-
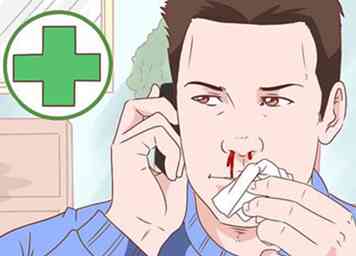 2 Surveillez les saignements supplémentaires dans votre bouche ou votre nez. Avec cette condition, vos gencives peuvent saigner plus facilement, même si vous ne vous brossez pas. De même, vous pouvez avoir des saignements de nez plus souvent que d'habitude.[5]
2 Surveillez les saignements supplémentaires dans votre bouche ou votre nez. Avec cette condition, vos gencives peuvent saigner plus facilement, même si vous ne vous brossez pas. De même, vous pouvez avoir des saignements de nez plus souvent que d'habitude.[5] - Si vous remarquez ces symptômes, consultez votre médecin.
-
 3 Vérifiez la présence de sang dans vos selles et vos urines.[6] Si vous avez du sang dans votre urine, celle-ci aura l’air rouge, rose ou même brunâtre, en fonction de la quantité de sang présente.[7] Avec les excréments, vous remarquerez peut-être du sang rouge vif ou il peut transformer vos selles en brun foncé ou en noir.
3 Vérifiez la présence de sang dans vos selles et vos urines.[6] Si vous avez du sang dans votre urine, celle-ci aura l’air rouge, rose ou même brunâtre, en fonction de la quantité de sang présente.[7] Avec les excréments, vous remarquerez peut-être du sang rouge vif ou il peut transformer vos selles en brun foncé ou en noir. - Gardez à l'esprit que certains aliments et médicaments peuvent modifier la couleur de votre urine et de vos excréments, y compris les betteraves, la rhubarbe, les aliments colorants et les laxatifs comme l'Ex-Lax. Par exemple, le glaçage au gâteau et les céréales colorées peuvent affecter la couleur de l'urine et des excréments.
-
 4 Faites attention à une menstruation plus lourde. Certaines femmes ont une période plus longue avec cette condition. Parlez à votre médecin si vous remarquez que vos règles deviennent soudainement plus lourdes ou si votre période est plus longue que la moyenne.[8]
4 Faites attention à une menstruation plus lourde. Certaines femmes ont une période plus longue avec cette condition. Parlez à votre médecin si vous remarquez que vos règles deviennent soudainement plus lourdes ou si votre période est plus longue que la moyenne.[8] - Si vous saignez à travers un tampon ou un tampon en une heure, cela indique clairement une période lourde et vous devez parler à votre médecin.
Deuxième partie de trois:
Visite du docteur
-
 1 Appelez les services d'urgence si vous avez des saignements qui ne s'arrêteront pas. Si vous ou votre enfant présentez une coupure ou une autre blessure, y compris un saignement de nez, qui n'arrête pas de saigner après 20 minutes, il s'agit d'une urgence médicale. Appelez les services d'urgence de votre région pour vous rendre aux urgences.[9]
1 Appelez les services d'urgence si vous avez des saignements qui ne s'arrêteront pas. Si vous ou votre enfant présentez une coupure ou une autre blessure, y compris un saignement de nez, qui n'arrête pas de saigner après 20 minutes, il s'agit d'une urgence médicale. Appelez les services d'urgence de votre région pour vous rendre aux urgences.[9] -
 2 Aller chez le médecin si vous avez une combinaison de symptômes. Planifiez un rendez-vous pour vous ou votre enfant si vous présentez des symptômes. Le médecin commencera par un examen physique, à la recherche de signes de contusions, d'infection et de pétéchies.[10]
2 Aller chez le médecin si vous avez une combinaison de symptômes. Planifiez un rendez-vous pour vous ou votre enfant si vous présentez des symptômes. Le médecin commencera par un examen physique, à la recherche de signes de contusions, d'infection et de pétéchies.[10] - Faites une liste des symptômes avant de visiter le médecin, y compris à quelle fréquence ils se produisent. De cette façon, vous l'aurez comme rappel.
-
 3 Attendez-vous à des questions sur vos antécédents médicaux. Par exemple, le médecin peut vous demander quelles maladies vous avez eu récemment. Ils peuvent également vous demander des médicaments, des suppléments ou des remèdes de rechange que vous prenez.[11]
3 Attendez-vous à des questions sur vos antécédents médicaux. Par exemple, le médecin peut vous demander quelles maladies vous avez eu récemment. Ils peuvent également vous demander des médicaments, des suppléments ou des remèdes de rechange que vous prenez.[11] - Ils peuvent également vous poser des questions sur des infections comme le VIH ou l'hépatite C, car ils sont parfois liés au PTI.
- Le PTI est également une maladie pour laquelle votre médecin devra d'abord éliminer d'autres causes. En règle générale, ils vous poseront une longue série de questions pour vous assurer que quelque chose d'autre n'est pas responsable de vos faibles taux de plaquettes.
- Par exemple, ils peuvent vous demander quelle quantité d'eau tonique vous buvez et si vous avez été exposé à des toxines. C'est parce qu'ils peuvent affecter votre numération plaquettaire si vous ingérez trop.[12]
Troisième partie de trois:
Utilisation des tests de diagnostic
-
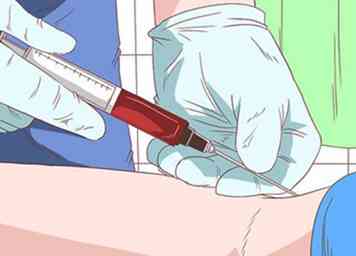 1 Soyez prêt pour un test sanguin. Un test sanguin est probablement le premier test effectué par votre médecin. Plus précisément, ils voudront effectuer une numération globulaire pour déterminer votre nombre de globules rouges et de globules blancs, ainsi que votre taux de plaquettes.[13]
1 Soyez prêt pour un test sanguin. Un test sanguin est probablement le premier test effectué par votre médecin. Plus précisément, ils voudront effectuer une numération globulaire pour déterminer votre nombre de globules rouges et de globules blancs, ainsi que votre taux de plaquettes.[13] - Avec le PTI, vos globules blancs et rouges seront généralement à des niveaux normaux, mais votre numération plaquettaire sera faible.
- Assurez-vous de boire beaucoup d'eau avant d'aller chez le médecin, car il est plus facile pour le technicien de prélever du sang lorsque vous êtes hydraté.
-
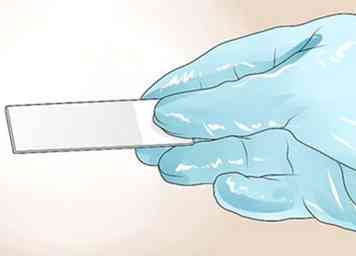 2 Attendez-vous à un frottis sanguin. Avec ce test, le médecin ou le technicien prélève un échantillon de votre sang et le frotte sur une lame. Ensuite, ils examineront votre sang au microscope, où ils pourront voir vos plaquettes et vos cellules sanguines.[14]
2 Attendez-vous à un frottis sanguin. Avec ce test, le médecin ou le technicien prélève un échantillon de votre sang et le frotte sur une lame. Ensuite, ils examineront votre sang au microscope, où ils pourront voir vos plaquettes et vos cellules sanguines.[14] - Le médecin effectuera ce test pour s'assurer que le nombre de plaquettes trouvé lors du premier test est correct.
-
 3 Renseignez-vous sur les tests de moelle osseuse. Ce test est généralement effectué uniquement sur des adultes. Le but est de déterminer si vos plaquettes faibles pourraient avoir une autre cause. Si vous avez le PTI, votre moelle osseuse ne sera pas affectée, mais elle peut être affectée par d'autres maladies qui vous donneraient une numération plaquettaire faible.[15]
3 Renseignez-vous sur les tests de moelle osseuse. Ce test est généralement effectué uniquement sur des adultes. Le but est de déterminer si vos plaquettes faibles pourraient avoir une autre cause. Si vous avez le PTI, votre moelle osseuse ne sera pas affectée, mais elle peut être affectée par d'autres maladies qui vous donneraient une numération plaquettaire faible.[15] - Le médecin vous donnera une anesthésie locale avant la procédure pour insensibiliser la région, mais si vous vous inquiétez de la douleur, ils peuvent fournir plus de sédation par voie intraveineuse.
- Le médecin commencera par une aspiration osseuse. Ils vont coller une aiguille creuse dans l'os de la hanche à l'arrière et retirer de la moelle osseuse liquide.
- Pour la biopsie de la moelle osseuse, ils extraient de la moelle osseuse solide de la même région, en utilisant également une aiguille.
 Minotauromaquia
Minotauromaquia
 1 Rechercher des ecchymoses excessives et des saignements précis. Avec cette condition, vous pouvez très facilement faire des ecchymoses ou avoir des taches pourpres rougeâtres appelées purpura. Alternativement, vous pouvez remarquer de minuscules taches rouge-violet, appelées pétéchies. Les pétéchies apparaissent généralement sur vos jambes.[2]
1 Rechercher des ecchymoses excessives et des saignements précis. Avec cette condition, vous pouvez très facilement faire des ecchymoses ou avoir des taches pourpres rougeâtres appelées purpura. Alternativement, vous pouvez remarquer de minuscules taches rouge-violet, appelées pétéchies. Les pétéchies apparaissent généralement sur vos jambes.[2]  2 Surveillez les saignements supplémentaires dans votre bouche ou votre nez. Avec cette condition, vos gencives peuvent saigner plus facilement, même si vous ne vous brossez pas. De même, vous pouvez avoir des saignements de nez plus souvent que d'habitude.[5]
2 Surveillez les saignements supplémentaires dans votre bouche ou votre nez. Avec cette condition, vos gencives peuvent saigner plus facilement, même si vous ne vous brossez pas. De même, vous pouvez avoir des saignements de nez plus souvent que d'habitude.[5]  3 Vérifiez la présence de sang dans vos selles et vos urines.[6] Si vous avez du sang dans votre urine, celle-ci aura l’air rouge, rose ou même brunâtre, en fonction de la quantité de sang présente.[7] Avec les excréments, vous remarquerez peut-être du sang rouge vif ou il peut transformer vos selles en brun foncé ou en noir.
3 Vérifiez la présence de sang dans vos selles et vos urines.[6] Si vous avez du sang dans votre urine, celle-ci aura l’air rouge, rose ou même brunâtre, en fonction de la quantité de sang présente.[7] Avec les excréments, vous remarquerez peut-être du sang rouge vif ou il peut transformer vos selles en brun foncé ou en noir.  4 Faites attention à une menstruation plus lourde. Certaines femmes ont une période plus longue avec cette condition. Parlez à votre médecin si vous remarquez que vos règles deviennent soudainement plus lourdes ou si votre période est plus longue que la moyenne.[8]
4 Faites attention à une menstruation plus lourde. Certaines femmes ont une période plus longue avec cette condition. Parlez à votre médecin si vous remarquez que vos règles deviennent soudainement plus lourdes ou si votre période est plus longue que la moyenne.[8]  1 Appelez les services d'urgence si vous avez des saignements qui ne s'arrêteront pas. Si vous ou votre enfant présentez une coupure ou une autre blessure, y compris un saignement de nez, qui n'arrête pas de saigner après 20 minutes, il s'agit d'une urgence médicale. Appelez les services d'urgence de votre région pour vous rendre aux urgences.[9]
1 Appelez les services d'urgence si vous avez des saignements qui ne s'arrêteront pas. Si vous ou votre enfant présentez une coupure ou une autre blessure, y compris un saignement de nez, qui n'arrête pas de saigner après 20 minutes, il s'agit d'une urgence médicale. Appelez les services d'urgence de votre région pour vous rendre aux urgences.[9]  2 Aller chez le médecin si vous avez une combinaison de symptômes. Planifiez un rendez-vous pour vous ou votre enfant si vous présentez des symptômes. Le médecin commencera par un examen physique, à la recherche de signes de contusions, d'infection et de pétéchies.[10]
2 Aller chez le médecin si vous avez une combinaison de symptômes. Planifiez un rendez-vous pour vous ou votre enfant si vous présentez des symptômes. Le médecin commencera par un examen physique, à la recherche de signes de contusions, d'infection et de pétéchies.[10]  3 Attendez-vous à des questions sur vos antécédents médicaux. Par exemple, le médecin peut vous demander quelles maladies vous avez eu récemment. Ils peuvent également vous demander des médicaments, des suppléments ou des remèdes de rechange que vous prenez.[11]
3 Attendez-vous à des questions sur vos antécédents médicaux. Par exemple, le médecin peut vous demander quelles maladies vous avez eu récemment. Ils peuvent également vous demander des médicaments, des suppléments ou des remèdes de rechange que vous prenez.[11]  1 Soyez prêt pour un test sanguin. Un test sanguin est probablement le premier test effectué par votre médecin. Plus précisément, ils voudront effectuer une numération globulaire pour déterminer votre nombre de globules rouges et de globules blancs, ainsi que votre taux de plaquettes.[13]
1 Soyez prêt pour un test sanguin. Un test sanguin est probablement le premier test effectué par votre médecin. Plus précisément, ils voudront effectuer une numération globulaire pour déterminer votre nombre de globules rouges et de globules blancs, ainsi que votre taux de plaquettes.[13]  2 Attendez-vous à un frottis sanguin. Avec ce test, le médecin ou le technicien prélève un échantillon de votre sang et le frotte sur une lame. Ensuite, ils examineront votre sang au microscope, où ils pourront voir vos plaquettes et vos cellules sanguines.[14]
2 Attendez-vous à un frottis sanguin. Avec ce test, le médecin ou le technicien prélève un échantillon de votre sang et le frotte sur une lame. Ensuite, ils examineront votre sang au microscope, où ils pourront voir vos plaquettes et vos cellules sanguines.[14]  3 Renseignez-vous sur les tests de moelle osseuse. Ce test est généralement effectué uniquement sur des adultes. Le but est de déterminer si vos plaquettes faibles pourraient avoir une autre cause. Si vous avez le PTI, votre moelle osseuse ne sera pas affectée, mais elle peut être affectée par d'autres maladies qui vous donneraient une numération plaquettaire faible.[15]
3 Renseignez-vous sur les tests de moelle osseuse. Ce test est généralement effectué uniquement sur des adultes. Le but est de déterminer si vos plaquettes faibles pourraient avoir une autre cause. Si vous avez le PTI, votre moelle osseuse ne sera pas affectée, mais elle peut être affectée par d'autres maladies qui vous donneraient une numération plaquettaire faible.[15]