L'hémorragie postpartum est définie comme une quantité anormale de saignement du vagin après l'accouchement. Ce saignement peut survenir dans les 24 heures suivant l'accouchement ou après quelques jours. L’HPP est l’une des principales causes de accouchement chez les femmes d’aujourd’hui et entraîne 8% des décès chez les femmes après l’accouchement. Les chiffres de mortalité liés à l'HPP sont beaucoup plus élevés dans les pays sous-développés et en développement. Cependant, il est normal d'avoir des saignements (appelés lochies) après l'accouchement. Ce saignement dure souvent quelques semaines. Il est important d'apprendre à différencier l'HPP des lochies au plus tôt afin d'éviter les complications.
Méthode One of Four:
Reconnaître les situations à haut risque
-
 1 Savoir quelles conditions peuvent causer un HPP. Plusieurs conditions qui surviennent avant, pendant ou après l'accouchement peuvent entraîner la précipitation de l'HPP. Certaines de ces conditions nécessitent une surveillance étroite de la femme pendant et après l'accouchement pour exclure l'HPP. Il est important de connaître ces conditions, car elles augmentent les chances d'une femme de souffrir de cette maladie.
1 Savoir quelles conditions peuvent causer un HPP. Plusieurs conditions qui surviennent avant, pendant ou après l'accouchement peuvent entraîner la précipitation de l'HPP. Certaines de ces conditions nécessitent une surveillance étroite de la femme pendant et après l'accouchement pour exclure l'HPP. Il est important de connaître ces conditions, car elles augmentent les chances d'une femme de souffrir de cette maladie. - Placenta Previa, décollement placentaire, rétention placentaire et autres anomalies placentaires
- Grossesses multiples
- Pré-éclampsie ou augmentation de la pression artérielle pendant la grossesse
- Histoire de l'HPP dans une livraison précédente
- Obésité
- Anomalies utérines
- Anémie
- Césarienne d'urgence
- Saignement pendant la grossesse
- Travail prolongé de plus de 12 heures
- Poids à la naissance de bébé supérieur à 4 kg
-
 2 Comprenez que l'atonie utérine est une cause de perte de sang majeure. L'hémorragie du post-partum, ou perte de sang après l'accouchement, est l'une des principales causes de décès maternel dans le monde, même après un accouchement sans risque. Il y a plusieurs raisons pour lesquelles un saignement excessif de plus de 500 ml après l'accouchement se produit. L'une de ces choses s'appelle l'atonie utérine.
2 Comprenez que l'atonie utérine est une cause de perte de sang majeure. L'hémorragie du post-partum, ou perte de sang après l'accouchement, est l'une des principales causes de décès maternel dans le monde, même après un accouchement sans risque. Il y a plusieurs raisons pour lesquelles un saignement excessif de plus de 500 ml après l'accouchement se produit. L'une de ces choses s'appelle l'atonie utérine. - L'atonie utérine se produit lorsque l'utérus de la mère (la partie du système reproducteur féminin qui héberge le bébé) éprouve des difficultés à retrouver son état d'origine.
- L'utérus reste perdu, creux et non contractant lorsqu'il devrait être ferme et se contracter. Cela rend le passage du sang plus facile et plus rapide, contribuant à l'hémorragie du post-partum.
-
 3 Sachez que les traumatismes pendant l'accouchement peuvent entraîner une hémorragie post-partum. Une autre raison pour laquelle des saignements excessifs se produisent est le cas où un traumatisme ou une blessure survient lorsque le bébé quitte le corps.
3 Sachez que les traumatismes pendant l'accouchement peuvent entraîner une hémorragie post-partum. Une autre raison pour laquelle des saignements excessifs se produisent est le cas où un traumatisme ou une blessure survient lorsque le bébé quitte le corps. - Les traumatismes peuvent prendre la forme de coupures, qui peuvent être causées par l'utilisation d'appareils fonctionnels pendant l'accouchement
- Alternativement, des lacérations peuvent se produire lorsque le bébé est plus grand que la moyenne et sort rapidement. Cela peut provoquer une déchirure dans l'ouverture vaginale.
-
 4 Comprenez que parfois le sang ne sort pas du corps de la femme. Les saignements causés par l'HPP ne sortent pas toujours du corps. Parfois, le saignement se produit en interne et s'il n'y a pas de sortie pour le sang, il se déplace vers les petites crevasses trouvées entre les tissus corporels et forme ce qu'on appelle un hématome.
4 Comprenez que parfois le sang ne sort pas du corps de la femme. Les saignements causés par l'HPP ne sortent pas toujours du corps. Parfois, le saignement se produit en interne et s'il n'y a pas de sortie pour le sang, il se déplace vers les petites crevasses trouvées entre les tissus corporels et forme ce qu'on appelle un hématome.
Méthode deux sur quatre:
Reconnaître les saignements associés à l'HPP
-
 1 Gardez une trace de la quantité de sang. Le type de saignement qui survient immédiatement après l'accouchement, dans les 24 heures suivant l'accouchement ou quelques jours après l'accouchement, est crucial pour permettre d'éliminer une HPP. Le paramètre le plus important à cet effet est la quantité de saignement.
1 Gardez une trace de la quantité de sang. Le type de saignement qui survient immédiatement après l'accouchement, dans les 24 heures suivant l'accouchement ou quelques jours après l'accouchement, est crucial pour permettre d'éliminer une HPP. Le paramètre le plus important à cet effet est la quantité de saignement. - Tout saignement supérieur à 500 ml après un accouchement vaginal et supérieur à 1000 ml après une césarienne est considéré comme une HPP.
- En outre, les saignements supérieurs à 1 000 ml sont considérés comme des HPP sévères et nécessitent une intervention médicale immédiate, en particulier s'il existe des facteurs de risque supplémentaires.
-
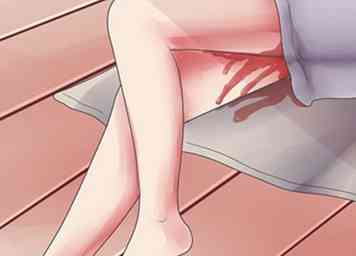 2 Regardez le flux et la texture du sang. L'HPP est généralement continue dans son écoulement et est abondante, avec ou sans plusieurs gros caillots. Cependant, les caillots sont beaucoup plus fréquents dans une HPP qui se développe après quelques jours d’accouchement et ce type de saignement peut également être plus progressif.
2 Regardez le flux et la texture du sang. L'HPP est généralement continue dans son écoulement et est abondante, avec ou sans plusieurs gros caillots. Cependant, les caillots sont beaucoup plus fréquents dans une HPP qui se développe après quelques jours d’accouchement et ce type de saignement peut également être plus progressif. -
 3 Sachez que l'odeur du sang peut vous aider à déterminer s'il existe ou non une HPP. Certaines caractéristiques supplémentaires pouvant aider à différencier l'HPP d'un saignement post-accouchement normal ou des lochies (pertes vaginales consistant en sang, tissus provenant de la muqueuse de l'utérus et bactéries) sont son odeur et son débit. Suspectez un PPH si votre lochie dégage une odeur désagréable ou si votre débit augmente soudainement après l'accouchement.
3 Sachez que l'odeur du sang peut vous aider à déterminer s'il existe ou non une HPP. Certaines caractéristiques supplémentaires pouvant aider à différencier l'HPP d'un saignement post-accouchement normal ou des lochies (pertes vaginales consistant en sang, tissus provenant de la muqueuse de l'utérus et bactéries) sont son odeur et son débit. Suspectez un PPH si votre lochie dégage une odeur désagréable ou si votre débit augmente soudainement après l'accouchement.
Méthode trois sur quatre:
Reconnaître les symptômes accessoires
-
 1 Cherchez de l'aide médicale si vous reconnaissez des symptômes graves. L’HPP aiguë est souvent accompagnée de signes de choc, tels qu’une diminution de la pression artérielle, une tachycardie ou un faible pouls, de la fièvre, des frissons et un malaise ou un collapsus. Ce sont les indications les plus précises d'un PPH, mais aussi les plus dangereuses. Ils nécessitent une intervention médicale immédiate.
1 Cherchez de l'aide médicale si vous reconnaissez des symptômes graves. L’HPP aiguë est souvent accompagnée de signes de choc, tels qu’une diminution de la pression artérielle, une tachycardie ou un faible pouls, de la fièvre, des frissons et un malaise ou un collapsus. Ce sont les indications les plus précises d'un PPH, mais aussi les plus dangereuses. Ils nécessitent une intervention médicale immédiate. -
 2 Surveillez les signes qui surviennent quelques jours après l'accouchement. Certains signes moins graves mais dangereux d'une HPP secondaire ont tendance à se manifester quelques jours après l'accouchement. Celles-ci comprennent la fièvre, des douleurs abdominales, une miction douloureuse, une faiblesse générale, une sensibilité abdominale sur la zone sus-pubienne et des annexes.
2 Surveillez les signes qui surviennent quelques jours après l'accouchement. Certains signes moins graves mais dangereux d'une HPP secondaire ont tendance à se manifester quelques jours après l'accouchement. Celles-ci comprennent la fièvre, des douleurs abdominales, une miction douloureuse, une faiblesse générale, une sensibilité abdominale sur la zone sus-pubienne et des annexes. -
 3 Allez à l'hôpital si vous voyez ces signes avant-coureurs. L'HPP est une urgence médicale et nécessite une hospitalisation immédiate et des mesures pour arrêter le saignement. Par conséquent, ce n'est pas une condition qui peut être ignorée. Si vous ressentez l'un des symptômes suivants après l'accouchement, contactez immédiatement votre OB, car vous pourriez développer un choc.
3 Allez à l'hôpital si vous voyez ces signes avant-coureurs. L'HPP est une urgence médicale et nécessite une hospitalisation immédiate et des mesures pour arrêter le saignement. Par conséquent, ce n'est pas une condition qui peut être ignorée. Si vous ressentez l'un des symptômes suivants après l'accouchement, contactez immédiatement votre OB, car vous pourriez développer un choc. - Pression artérielle faible
- Faible pouls
- Oligurie ou urine réduite
- Saignement vaginal soudain et continu ou passage de gros caillots
- Évanouissement
- Rigueurs
- Fièvre
- Douleur abdominale
Méthode quatre sur quatre:
Créer un plan de soins infirmiers (pour les infirmières et les médecins)
-
 1 Comprendre ce qu'est un plan de soins infirmiers. La chose la plus importante pour diminuer la fréquence des décès après l'accouchement est la capacité à détecter les signes de saignement au début de son cycle et à en déterminer la cause.Identifier rapidement la cause du saignement permet une intervention plus rapide.
1 Comprendre ce qu'est un plan de soins infirmiers. La chose la plus importante pour diminuer la fréquence des décès après l'accouchement est la capacité à détecter les signes de saignement au début de son cycle et à en déterminer la cause.Identifier rapidement la cause du saignement permet une intervention plus rapide. - Un plan de soins infirmiers est un outil très utile pour y parvenir. Le plan de soins infirmiers comprend cinq étapes. Ces étapes sont l'évaluation, le diagnostic, la planification, l'intervention et l'évaluation.
- Pour élaborer un plan de soins infirmiers après une hémorragie du post-partum, il est important de savoir quoi rechercher et quoi faire dans chacune de ces étapes.
-
 2 Portez une attention particulière aux mères prédisposées à développer une hémorragie post-partum. Avant de procéder à une évaluation, il est important de noter les antécédents de la mère. Plusieurs facteurs prédisposant rendent la mère plus vulnérable aux hémorragies du post-partum, car toutes les femmes qui viennent d'accoucher sont sujettes à une perte de sang excessive. Si un ou plusieurs des symptômes suivants sont présents chez la mère, une évaluation doit être effectuée au moins toutes les 15 minutes pendant et après l'accouchement jusqu'à ce que la mère ne montre aucun signe de saignement.
2 Portez une attention particulière aux mères prédisposées à développer une hémorragie post-partum. Avant de procéder à une évaluation, il est important de noter les antécédents de la mère. Plusieurs facteurs prédisposant rendent la mère plus vulnérable aux hémorragies du post-partum, car toutes les femmes qui viennent d'accoucher sont sujettes à une perte de sang excessive. Si un ou plusieurs des symptômes suivants sont présents chez la mère, une évaluation doit être effectuée au moins toutes les 15 minutes pendant et après l'accouchement jusqu'à ce que la mère ne montre aucun signe de saignement. - Ces facteurs prédisposants comprennent un utérus distendu provoqué par le transport d'un gros nourrisson à l'intérieur ou par un excès de liquide dans le placenta (le sac entourant le nourrisson), la naissance de plus de cinq enfants, un travail rapide, un travail prolongé, césarienne, enlèvement du placenta manuellement et utérus inversé.
- Les facteurs prédisposants aux saignements excessifs incluent également les mères qui ont souffert d'affections telles que placenta praevia, placenta accreta, en utilisant des médicaments tels que l'ocytocine, les prostaglandines, les tocolytiques ou le sulfate de magnésium, ont subi une anesthésie générale. lors de l'accouchement précédent, a des fibromes utérins, ou a souffert d'une infection bactérienne des membranes fœtales (chorioamnionite).
-
 3 Évaluez fréquemment l'état de la mère. Lors de l'évaluation de la mère, certains aspects physiques doivent être vérifiés régulièrement pour déterminer s'il existe une hémorragie postpartum continue et pour aider à déterminer la cause. Ces aspects physiques comprennent:
3 Évaluez fréquemment l'état de la mère. Lors de l'évaluation de la mère, certains aspects physiques doivent être vérifiés régulièrement pour déterminer s'il existe une hémorragie postpartum continue et pour aider à déterminer la cause. Ces aspects physiques comprennent: - Le fond d'utérus (la partie supérieure de l'utérus en regard du col de l'utérus), la vessie, la quantité de lochies (le liquide sortant du vagin composé de sang, de mucus et de tissu utérin), les quatre signes vitaux (température , pouls, fréquence respiratoire et pression artérielle) et couleur de la peau.
- Lors de l'évaluation de ces domaines, il est important de noter les éléments à surveiller. Suivez les étapes ci-dessous pour plus d'informations.
-
 4 Surveiller le fond d'œil il est important de vérifier la cohérence et l'emplacement du fond de teint. Normalement, le fond doit se sentir ferme lors de la palpation et le niveau sera incliné vers la zone ombilicale (nombril). Toute modification de ce paramètre - par exemple, si le fond de l'œil est mou ou difficile à localiser - pourrait être le signe d'une hémorragie postpartum.
4 Surveiller le fond d'œil il est important de vérifier la cohérence et l'emplacement du fond de teint. Normalement, le fond doit se sentir ferme lors de la palpation et le niveau sera incliné vers la zone ombilicale (nombril). Toute modification de ce paramètre - par exemple, si le fond de l'œil est mou ou difficile à localiser - pourrait être le signe d'une hémorragie postpartum. -
 5 Regardez la vessie. Il peut y avoir des cas où la vessie cause l'hémorragie et ceci est indiqué par le fond de l'œil qui est déplacé au-dessus de la zone ombilicale (nombril).
5 Regardez la vessie. Il peut y avoir des cas où la vessie cause l'hémorragie et ceci est indiqué par le fond de l'œil qui est déplacé au-dessus de la zone ombilicale (nombril). - Laissez la mère uriner et si, après avoir uriné, le saignement disparaît, c'est la vessie qui provoque le déplacement de l'utérus.
-
 6 Évaluez les lochies. Lors de l'évaluation de la quantité de décharge sortant du vagin, il est important de peser les tampons utilisés avant et après afin d'obtenir une documentation précise. Un saignement excessif doit être indiqué par saturation d'un tampon dans les quinze minutes.
6 Évaluez les lochies. Lors de l'évaluation de la quantité de décharge sortant du vagin, il est important de peser les tampons utilisés avant et après afin d'obtenir une documentation précise. Un saignement excessif doit être indiqué par saturation d'un tampon dans les quinze minutes. - Parfois, la décharge passe souvent inaperçue et peut être vérifiée en demandant à la mère de se tourner et de vérifier sous elle, en particulier dans la région des fesses.
-
 7 Vérifiez les signes vitaux de la mère. Les signes vitaux de la mère comprennent sa tension artérielle, sa fréquence respiratoire (nombre de respirations), sa fréquence cardiaque et sa température. Dans l'hémorragie du post-partum, le pouls doit être inférieur à la normale (60 à 100 par minute), mais peut varier en fonction du pouls précédent.
7 Vérifiez les signes vitaux de la mère. Les signes vitaux de la mère comprennent sa tension artérielle, sa fréquence respiratoire (nombre de respirations), sa fréquence cardiaque et sa température. Dans l'hémorragie du post-partum, le pouls doit être inférieur à la normale (60 à 100 par minute), mais peut varier en fonction du pouls précédent. - Cependant, les signes vitaux peuvent ne pas présenter d'anomalie avant que la mère ne souffre déjà d'une perte de sang excessive. Par conséquent, vous devez évaluer toute déviation par rapport à ce qui est normalement attendu avec un volume sanguin adéquat, comme une peau sèche et chaude, des lèvres roses et des muqueuses.
- Les ongles peuvent également être inspectés en les pinçant et en les relâchant. Il ne devrait y avoir qu'un deuxième intervalle pour que la couleur du lit de l'ongle revienne au rose.
-
 8 Comprenez que les traumatismes peuvent entraîner des saignements excessifs. Si l'un de ces changements a été évalué, la mère pourrait souffrir d'une hémorragie post-partum causée par un défaut de contraction de l'utérus et retrouver sa forme initiale. Toutefois, si l'utérus a été évalué et qu'il s'est avéré qu'il a été contracté et qu'il n'a pas été disloqué, et qu'il y a encore des saignements excessifs, cela pourrait être dû à un traumatisme. Lors de l'évaluation des traumatismes, la douleur et la couleur externe du vagin doivent être prises en compte.
8 Comprenez que les traumatismes peuvent entraîner des saignements excessifs. Si l'un de ces changements a été évalué, la mère pourrait souffrir d'une hémorragie post-partum causée par un défaut de contraction de l'utérus et retrouver sa forme initiale. Toutefois, si l'utérus a été évalué et qu'il s'est avéré qu'il a été contracté et qu'il n'a pas été disloqué, et qu'il y a encore des saignements excessifs, cela pourrait être dû à un traumatisme. Lors de l'évaluation des traumatismes, la douleur et la couleur externe du vagin doivent être prises en compte. - Douleur: la mère ressentira des douleurs pelviennes profondes et sévères ou des douleurs rectales. Cela peut indiquer une hémorragie interne.
- Orifice vaginal externe: il y aura des masses bombées et une décoloration de la peau (généralement de couleur violacée à bleuâtre). Cela peut également indiquer une hémorragie interne.
- Si la déchirure ou la plaie se trouve à l'extérieur, elle peut être facilement évaluée lors d'une inspection visuelle, surtout si elle est effectuée sous un éclairage approprié.
-
 9 Aviser les autres fournisseurs de soins de santé. Si la perte de sang est considérable et que la cause a été déterminée, la prochaine étape du plan de soins infirmiers a déjà été prise en compte, à savoir le diagnostic.
9 Aviser les autres fournisseurs de soins de santé. Si la perte de sang est considérable et que la cause a été déterminée, la prochaine étape du plan de soins infirmiers a déjà été prise en compte, à savoir le diagnostic. - Après confirmation du diagnostic d'hémorragie post-partum, la première étape de la planification consiste à informer le médecin et les autres prestataires de soins impliqués dans les soins de la mère, car l'infirmière ne peut pas utiliser des objectifs centrés sur le client.
- Les rôles clés de l'infirmière dans ce type de complication sont de surveiller la mère, de mettre en place des moyens de minimiser la perte de sang et de la remplacer, et de signaler immédiatement tout changement important dans la condition précédemment mentionnée et la réponse de la mère. ce qui est désiré
-
 10 Masser l'utérus de la mère et garder une trace de la perte de sang. Les interventions infirmières appropriées pour l'hémorragie du post-partum consisteront à surveiller en permanence les signes vitaux et les résultats obtenus en pesant des serviettes et du linge imbibés de sang. Masser l'utérus aidera également à le faire se contracter et redevenir ferme. La notification aux médecins ou aux sages-femmes lorsqu'il y a encore des saignements (même pendant le massage) est également importante.
10 Masser l'utérus de la mère et garder une trace de la perte de sang. Les interventions infirmières appropriées pour l'hémorragie du post-partum consisteront à surveiller en permanence les signes vitaux et les résultats obtenus en pesant des serviettes et du linge imbibés de sang. Masser l'utérus aidera également à le faire se contracter et redevenir ferme. La notification aux médecins ou aux sages-femmes lorsqu'il y a encore des saignements (même pendant le massage) est également importante. -
 11 Réglementer les taux sanguins de la mère. L'infirmière aurait déjà dû informer la banque de sang au cas où une transfusion sanguine serait nécessaire. La régulation de la circulation intraveineuse incombe également à l'infirmière.
11 Réglementer les taux sanguins de la mère. L'infirmière aurait déjà dû informer la banque de sang au cas où une transfusion sanguine serait nécessaire. La régulation de la circulation intraveineuse incombe également à l'infirmière. -
 12 Mettez la mère dans la position Trendelenburg. La mère devrait également être placée dans ce qu'on appelle un Trendelenburg modifié, où les jambes sont élevées d'au moins 10 degrés et d'au plus 30 degrés. Le corps est horizontal et la tête un peu plus haute.
12 Mettez la mère dans la position Trendelenburg. La mère devrait également être placée dans ce qu'on appelle un Trendelenburg modifié, où les jambes sont élevées d'au moins 10 degrés et d'au plus 30 degrés. Le corps est horizontal et la tête un peu plus haute. -
 13 Donner des médicaments à la mère. La mère doit généralement prendre un certain nombre de médicaments, tels que l'ocytocine et la méthétine, et l'infirmière devrait être en mesure de déterminer les effets secondaires de ces médicaments, car ceux-ci pourraient également mettre la vie de la mère en danger.
13 Donner des médicaments à la mère. La mère doit généralement prendre un certain nombre de médicaments, tels que l'ocytocine et la méthétine, et l'infirmière devrait être en mesure de déterminer les effets secondaires de ces médicaments, car ceux-ci pourraient également mettre la vie de la mère en danger. - L'ocytocine est principalement utilisée pour l'induction du travail et peut être administrée sans danger pendant le travail; Cependant, il est également utilisé après la livraison. L'action du médicament est de faciliter la contraction des muscles lisses de l'utérus. Il est généralement administré par injection intramusculaire (généralement dans la partie supérieure du bras) à raison de 0,2 mg toutes les 2 à 4 heures avec un maximum de 5 doses après l'accouchement. L'ocytocine a un effet antidiurétique, ce qui signifie qu'elle inhibera la miction.
- La magnétine est un médicament qui n’est jamais administré avant le travail mais qui peut être administré par la suite. En effet, l’action de Methergine est de promouvoir des contractions utérines prolongées et, par conséquent, de diminuer la consommation d’oxygène d’un bébé encore à l’intérieur de l’utérus. La méthethergine est également administrée par injection intramusculaire à raison de 0,2 mg toutes les 2 à 4 heures. L'effet secondaire de Methergine est une augmentation de la pression artérielle. Il convient de noter que la pression artérielle augmente plus que la normale.
-
 14 Surveiller la respiration de la mère. L'infirmière doit être consciente de toute accumulation de liquide à l'intérieur du corps en écoutant régulièrement les bruits de la respiration. Ceci est fait afin d'identifier tout liquide dans les poumons.
14 Surveiller la respiration de la mère. L'infirmière doit être consciente de toute accumulation de liquide à l'intérieur du corps en écoutant régulièrement les bruits de la respiration. Ceci est fait afin d'identifier tout liquide dans les poumons. -
 15 Évaluez la mère lorsque la mère est en sécurité. La dernière étape du processus de soins infirmiers est l'évaluation. À l'instar de l'évaluation, les domaines de préoccupation pour une mère souffrant de saignements excessifs seront vérifiés.
15 Évaluez la mère lorsque la mère est en sécurité. La dernière étape du processus de soins infirmiers est l'évaluation. À l'instar de l'évaluation, les domaines de préoccupation pour une mère souffrant de saignements excessifs seront vérifiés. - L'emplacement de l'utérus devrait être la ligne médiane, avec l'ombilic comme centre. L'utérus doit être ferme lors de la palpation.
- La mère ne devrait pas changer les serviettes aussi souvent (en utilisant une seule serviette toutes les heures environ) et il ne devrait y avoir aucune fuite de sang ou de liquide sur ses draps.
- Les signes vitaux de la mère devraient avoir retrouvé ses signes vitaux normaux avant l'accouchement.
- Elle n'aura pas la peau moite ou froide et ses lèvres doivent être de couleur rosée.
- Comme elle n’expulse plus les liquides en vrac, son débit urinaire devrait revenir à 30 ml à 60 ml toutes les heures. Cela montre qu'il y a suffisamment de liquides dans son corps pour une circulation adéquate.
-
 16 Vérifiez toutes les plaies ouvertes que la mère peut avoir subies. Si son saignement était dû à un traumatisme, le médecin aurait suturé toutes les plaies ouvertes. Ces plaies devront faire l’objet d’une surveillance constante pour s’assurer qu’elles ne s’ouvrent pas à nouveau.
16 Vérifiez toutes les plaies ouvertes que la mère peut avoir subies. Si son saignement était dû à un traumatisme, le médecin aurait suturé toutes les plaies ouvertes. Ces plaies devront faire l’objet d’une surveillance constante pour s’assurer qu’elles ne s’ouvrent pas à nouveau. - Il ne devrait pas y avoir plus de douleur sévère, bien qu’il puisse y avoir des douleurs locales provenant de la plaie suturée.
- S'il y avait une accumulation de sang à l'intérieur des muscles ou des tissus de la mère, le traitement aurait dû éliminer la coloration violacée ou bleuâtre de la peau.
-
 17 Vérifiez les effets secondaires des médicaments. Les médicaments mentionnés ci-dessus doivent être systématiquement contrôlés pour déceler tout effet indésirable, jusqu'à ce que l'utilisation des médicaments soit interrompue. Même si la prise en charge de l'hémorragie du post-partum se fait en collaboration avec le médecin, l'infirmière sera en mesure d'évaluer l'efficacité des interventions en améliorant de façon constante l'état de la mère.
17 Vérifiez les effets secondaires des médicaments. Les médicaments mentionnés ci-dessus doivent être systématiquement contrôlés pour déceler tout effet indésirable, jusqu'à ce que l'utilisation des médicaments soit interrompue. Même si la prise en charge de l'hémorragie du post-partum se fait en collaboration avec le médecin, l'infirmière sera en mesure d'évaluer l'efficacité des interventions en améliorant de façon constante l'état de la mère.
Facebook
Twitter
Google+
 Minotauromaquia
Minotauromaquia
 1 Savoir quelles conditions peuvent causer un HPP. Plusieurs conditions qui surviennent avant, pendant ou après l'accouchement peuvent entraîner la précipitation de l'HPP. Certaines de ces conditions nécessitent une surveillance étroite de la femme pendant et après l'accouchement pour exclure l'HPP. Il est important de connaître ces conditions, car elles augmentent les chances d'une femme de souffrir de cette maladie.
1 Savoir quelles conditions peuvent causer un HPP. Plusieurs conditions qui surviennent avant, pendant ou après l'accouchement peuvent entraîner la précipitation de l'HPP. Certaines de ces conditions nécessitent une surveillance étroite de la femme pendant et après l'accouchement pour exclure l'HPP. Il est important de connaître ces conditions, car elles augmentent les chances d'une femme de souffrir de cette maladie.  2 Comprenez que l'atonie utérine est une cause de perte de sang majeure. L'hémorragie du post-partum, ou perte de sang après l'accouchement, est l'une des principales causes de décès maternel dans le monde, même après un accouchement sans risque. Il y a plusieurs raisons pour lesquelles un saignement excessif de plus de 500 ml après l'accouchement se produit. L'une de ces choses s'appelle l'atonie utérine.
2 Comprenez que l'atonie utérine est une cause de perte de sang majeure. L'hémorragie du post-partum, ou perte de sang après l'accouchement, est l'une des principales causes de décès maternel dans le monde, même après un accouchement sans risque. Il y a plusieurs raisons pour lesquelles un saignement excessif de plus de 500 ml après l'accouchement se produit. L'une de ces choses s'appelle l'atonie utérine.  3 Sachez que les traumatismes pendant l'accouchement peuvent entraîner une hémorragie post-partum. Une autre raison pour laquelle des saignements excessifs se produisent est le cas où un traumatisme ou une blessure survient lorsque le bébé quitte le corps.
3 Sachez que les traumatismes pendant l'accouchement peuvent entraîner une hémorragie post-partum. Une autre raison pour laquelle des saignements excessifs se produisent est le cas où un traumatisme ou une blessure survient lorsque le bébé quitte le corps.  4 Comprenez que parfois le sang ne sort pas du corps de la femme. Les saignements causés par l'HPP ne sortent pas toujours du corps. Parfois, le saignement se produit en interne et s'il n'y a pas de sortie pour le sang, il se déplace vers les petites crevasses trouvées entre les tissus corporels et forme ce qu'on appelle un hématome.
4 Comprenez que parfois le sang ne sort pas du corps de la femme. Les saignements causés par l'HPP ne sortent pas toujours du corps. Parfois, le saignement se produit en interne et s'il n'y a pas de sortie pour le sang, il se déplace vers les petites crevasses trouvées entre les tissus corporels et forme ce qu'on appelle un hématome.  1 Gardez une trace de la quantité de sang. Le type de saignement qui survient immédiatement après l'accouchement, dans les 24 heures suivant l'accouchement ou quelques jours après l'accouchement, est crucial pour permettre d'éliminer une HPP. Le paramètre le plus important à cet effet est la quantité de saignement.
1 Gardez une trace de la quantité de sang. Le type de saignement qui survient immédiatement après l'accouchement, dans les 24 heures suivant l'accouchement ou quelques jours après l'accouchement, est crucial pour permettre d'éliminer une HPP. Le paramètre le plus important à cet effet est la quantité de saignement.  2 Regardez le flux et la texture du sang. L'HPP est généralement continue dans son écoulement et est abondante, avec ou sans plusieurs gros caillots. Cependant, les caillots sont beaucoup plus fréquents dans une HPP qui se développe après quelques jours d’accouchement et ce type de saignement peut également être plus progressif.
2 Regardez le flux et la texture du sang. L'HPP est généralement continue dans son écoulement et est abondante, avec ou sans plusieurs gros caillots. Cependant, les caillots sont beaucoup plus fréquents dans une HPP qui se développe après quelques jours d’accouchement et ce type de saignement peut également être plus progressif.  3 Sachez que l'odeur du sang peut vous aider à déterminer s'il existe ou non une HPP. Certaines caractéristiques supplémentaires pouvant aider à différencier l'HPP d'un saignement post-accouchement normal ou des lochies (pertes vaginales consistant en sang, tissus provenant de la muqueuse de l'utérus et bactéries) sont son odeur et son débit. Suspectez un PPH si votre lochie dégage une odeur désagréable ou si votre débit augmente soudainement après l'accouchement.
3 Sachez que l'odeur du sang peut vous aider à déterminer s'il existe ou non une HPP. Certaines caractéristiques supplémentaires pouvant aider à différencier l'HPP d'un saignement post-accouchement normal ou des lochies (pertes vaginales consistant en sang, tissus provenant de la muqueuse de l'utérus et bactéries) sont son odeur et son débit. Suspectez un PPH si votre lochie dégage une odeur désagréable ou si votre débit augmente soudainement après l'accouchement.  1 Cherchez de l'aide médicale si vous reconnaissez des symptômes graves. L’HPP aiguë est souvent accompagnée de signes de choc, tels qu’une diminution de la pression artérielle, une tachycardie ou un faible pouls, de la fièvre, des frissons et un malaise ou un collapsus. Ce sont les indications les plus précises d'un PPH, mais aussi les plus dangereuses. Ils nécessitent une intervention médicale immédiate.
1 Cherchez de l'aide médicale si vous reconnaissez des symptômes graves. L’HPP aiguë est souvent accompagnée de signes de choc, tels qu’une diminution de la pression artérielle, une tachycardie ou un faible pouls, de la fièvre, des frissons et un malaise ou un collapsus. Ce sont les indications les plus précises d'un PPH, mais aussi les plus dangereuses. Ils nécessitent une intervention médicale immédiate.  2 Surveillez les signes qui surviennent quelques jours après l'accouchement. Certains signes moins graves mais dangereux d'une HPP secondaire ont tendance à se manifester quelques jours après l'accouchement. Celles-ci comprennent la fièvre, des douleurs abdominales, une miction douloureuse, une faiblesse générale, une sensibilité abdominale sur la zone sus-pubienne et des annexes.
2 Surveillez les signes qui surviennent quelques jours après l'accouchement. Certains signes moins graves mais dangereux d'une HPP secondaire ont tendance à se manifester quelques jours après l'accouchement. Celles-ci comprennent la fièvre, des douleurs abdominales, une miction douloureuse, une faiblesse générale, une sensibilité abdominale sur la zone sus-pubienne et des annexes.  3 Allez à l'hôpital si vous voyez ces signes avant-coureurs. L'HPP est une urgence médicale et nécessite une hospitalisation immédiate et des mesures pour arrêter le saignement. Par conséquent, ce n'est pas une condition qui peut être ignorée. Si vous ressentez l'un des symptômes suivants après l'accouchement, contactez immédiatement votre OB, car vous pourriez développer un choc.
3 Allez à l'hôpital si vous voyez ces signes avant-coureurs. L'HPP est une urgence médicale et nécessite une hospitalisation immédiate et des mesures pour arrêter le saignement. Par conséquent, ce n'est pas une condition qui peut être ignorée. Si vous ressentez l'un des symptômes suivants après l'accouchement, contactez immédiatement votre OB, car vous pourriez développer un choc.  1 Comprendre ce qu'est un plan de soins infirmiers. La chose la plus importante pour diminuer la fréquence des décès après l'accouchement est la capacité à détecter les signes de saignement au début de son cycle et à en déterminer la cause.Identifier rapidement la cause du saignement permet une intervention plus rapide.
1 Comprendre ce qu'est un plan de soins infirmiers. La chose la plus importante pour diminuer la fréquence des décès après l'accouchement est la capacité à détecter les signes de saignement au début de son cycle et à en déterminer la cause.Identifier rapidement la cause du saignement permet une intervention plus rapide.  2 Portez une attention particulière aux mères prédisposées à développer une hémorragie post-partum. Avant de procéder à une évaluation, il est important de noter les antécédents de la mère. Plusieurs facteurs prédisposant rendent la mère plus vulnérable aux hémorragies du post-partum, car toutes les femmes qui viennent d'accoucher sont sujettes à une perte de sang excessive. Si un ou plusieurs des symptômes suivants sont présents chez la mère, une évaluation doit être effectuée au moins toutes les 15 minutes pendant et après l'accouchement jusqu'à ce que la mère ne montre aucun signe de saignement.
2 Portez une attention particulière aux mères prédisposées à développer une hémorragie post-partum. Avant de procéder à une évaluation, il est important de noter les antécédents de la mère. Plusieurs facteurs prédisposant rendent la mère plus vulnérable aux hémorragies du post-partum, car toutes les femmes qui viennent d'accoucher sont sujettes à une perte de sang excessive. Si un ou plusieurs des symptômes suivants sont présents chez la mère, une évaluation doit être effectuée au moins toutes les 15 minutes pendant et après l'accouchement jusqu'à ce que la mère ne montre aucun signe de saignement.  3 Évaluez fréquemment l'état de la mère. Lors de l'évaluation de la mère, certains aspects physiques doivent être vérifiés régulièrement pour déterminer s'il existe une hémorragie postpartum continue et pour aider à déterminer la cause. Ces aspects physiques comprennent:
3 Évaluez fréquemment l'état de la mère. Lors de l'évaluation de la mère, certains aspects physiques doivent être vérifiés régulièrement pour déterminer s'il existe une hémorragie postpartum continue et pour aider à déterminer la cause. Ces aspects physiques comprennent:  4 Surveiller le fond d'œil il est important de vérifier la cohérence et l'emplacement du fond de teint. Normalement, le fond doit se sentir ferme lors de la palpation et le niveau sera incliné vers la zone ombilicale (nombril). Toute modification de ce paramètre - par exemple, si le fond de l'œil est mou ou difficile à localiser - pourrait être le signe d'une hémorragie postpartum.
4 Surveiller le fond d'œil il est important de vérifier la cohérence et l'emplacement du fond de teint. Normalement, le fond doit se sentir ferme lors de la palpation et le niveau sera incliné vers la zone ombilicale (nombril). Toute modification de ce paramètre - par exemple, si le fond de l'œil est mou ou difficile à localiser - pourrait être le signe d'une hémorragie postpartum.  5 Regardez la vessie. Il peut y avoir des cas où la vessie cause l'hémorragie et ceci est indiqué par le fond de l'œil qui est déplacé au-dessus de la zone ombilicale (nombril).
5 Regardez la vessie. Il peut y avoir des cas où la vessie cause l'hémorragie et ceci est indiqué par le fond de l'œil qui est déplacé au-dessus de la zone ombilicale (nombril).  6 Évaluez les lochies. Lors de l'évaluation de la quantité de décharge sortant du vagin, il est important de peser les tampons utilisés avant et après afin d'obtenir une documentation précise. Un saignement excessif doit être indiqué par saturation d'un tampon dans les quinze minutes.
6 Évaluez les lochies. Lors de l'évaluation de la quantité de décharge sortant du vagin, il est important de peser les tampons utilisés avant et après afin d'obtenir une documentation précise. Un saignement excessif doit être indiqué par saturation d'un tampon dans les quinze minutes.  7 Vérifiez les signes vitaux de la mère. Les signes vitaux de la mère comprennent sa tension artérielle, sa fréquence respiratoire (nombre de respirations), sa fréquence cardiaque et sa température. Dans l'hémorragie du post-partum, le pouls doit être inférieur à la normale (60 à 100 par minute), mais peut varier en fonction du pouls précédent.
7 Vérifiez les signes vitaux de la mère. Les signes vitaux de la mère comprennent sa tension artérielle, sa fréquence respiratoire (nombre de respirations), sa fréquence cardiaque et sa température. Dans l'hémorragie du post-partum, le pouls doit être inférieur à la normale (60 à 100 par minute), mais peut varier en fonction du pouls précédent.  8 Comprenez que les traumatismes peuvent entraîner des saignements excessifs. Si l'un de ces changements a été évalué, la mère pourrait souffrir d'une hémorragie post-partum causée par un défaut de contraction de l'utérus et retrouver sa forme initiale. Toutefois, si l'utérus a été évalué et qu'il s'est avéré qu'il a été contracté et qu'il n'a pas été disloqué, et qu'il y a encore des saignements excessifs, cela pourrait être dû à un traumatisme. Lors de l'évaluation des traumatismes, la douleur et la couleur externe du vagin doivent être prises en compte.
8 Comprenez que les traumatismes peuvent entraîner des saignements excessifs. Si l'un de ces changements a été évalué, la mère pourrait souffrir d'une hémorragie post-partum causée par un défaut de contraction de l'utérus et retrouver sa forme initiale. Toutefois, si l'utérus a été évalué et qu'il s'est avéré qu'il a été contracté et qu'il n'a pas été disloqué, et qu'il y a encore des saignements excessifs, cela pourrait être dû à un traumatisme. Lors de l'évaluation des traumatismes, la douleur et la couleur externe du vagin doivent être prises en compte.  9 Aviser les autres fournisseurs de soins de santé. Si la perte de sang est considérable et que la cause a été déterminée, la prochaine étape du plan de soins infirmiers a déjà été prise en compte, à savoir le diagnostic.
9 Aviser les autres fournisseurs de soins de santé. Si la perte de sang est considérable et que la cause a été déterminée, la prochaine étape du plan de soins infirmiers a déjà été prise en compte, à savoir le diagnostic.  10 Masser l'utérus de la mère et garder une trace de la perte de sang. Les interventions infirmières appropriées pour l'hémorragie du post-partum consisteront à surveiller en permanence les signes vitaux et les résultats obtenus en pesant des serviettes et du linge imbibés de sang. Masser l'utérus aidera également à le faire se contracter et redevenir ferme. La notification aux médecins ou aux sages-femmes lorsqu'il y a encore des saignements (même pendant le massage) est également importante.
10 Masser l'utérus de la mère et garder une trace de la perte de sang. Les interventions infirmières appropriées pour l'hémorragie du post-partum consisteront à surveiller en permanence les signes vitaux et les résultats obtenus en pesant des serviettes et du linge imbibés de sang. Masser l'utérus aidera également à le faire se contracter et redevenir ferme. La notification aux médecins ou aux sages-femmes lorsqu'il y a encore des saignements (même pendant le massage) est également importante.  11 Réglementer les taux sanguins de la mère. L'infirmière aurait déjà dû informer la banque de sang au cas où une transfusion sanguine serait nécessaire. La régulation de la circulation intraveineuse incombe également à l'infirmière.
11 Réglementer les taux sanguins de la mère. L'infirmière aurait déjà dû informer la banque de sang au cas où une transfusion sanguine serait nécessaire. La régulation de la circulation intraveineuse incombe également à l'infirmière.  12 Mettez la mère dans la position Trendelenburg. La mère devrait également être placée dans ce qu'on appelle un Trendelenburg modifié, où les jambes sont élevées d'au moins 10 degrés et d'au plus 30 degrés. Le corps est horizontal et la tête un peu plus haute.
12 Mettez la mère dans la position Trendelenburg. La mère devrait également être placée dans ce qu'on appelle un Trendelenburg modifié, où les jambes sont élevées d'au moins 10 degrés et d'au plus 30 degrés. Le corps est horizontal et la tête un peu plus haute.  13 Donner des médicaments à la mère. La mère doit généralement prendre un certain nombre de médicaments, tels que l'ocytocine et la méthétine, et l'infirmière devrait être en mesure de déterminer les effets secondaires de ces médicaments, car ceux-ci pourraient également mettre la vie de la mère en danger.
13 Donner des médicaments à la mère. La mère doit généralement prendre un certain nombre de médicaments, tels que l'ocytocine et la méthétine, et l'infirmière devrait être en mesure de déterminer les effets secondaires de ces médicaments, car ceux-ci pourraient également mettre la vie de la mère en danger.  14 Surveiller la respiration de la mère. L'infirmière doit être consciente de toute accumulation de liquide à l'intérieur du corps en écoutant régulièrement les bruits de la respiration. Ceci est fait afin d'identifier tout liquide dans les poumons.
14 Surveiller la respiration de la mère. L'infirmière doit être consciente de toute accumulation de liquide à l'intérieur du corps en écoutant régulièrement les bruits de la respiration. Ceci est fait afin d'identifier tout liquide dans les poumons.  15 Évaluez la mère lorsque la mère est en sécurité. La dernière étape du processus de soins infirmiers est l'évaluation. À l'instar de l'évaluation, les domaines de préoccupation pour une mère souffrant de saignements excessifs seront vérifiés.
15 Évaluez la mère lorsque la mère est en sécurité. La dernière étape du processus de soins infirmiers est l'évaluation. À l'instar de l'évaluation, les domaines de préoccupation pour une mère souffrant de saignements excessifs seront vérifiés.  16 Vérifiez toutes les plaies ouvertes que la mère peut avoir subies. Si son saignement était dû à un traumatisme, le médecin aurait suturé toutes les plaies ouvertes. Ces plaies devront faire l’objet d’une surveillance constante pour s’assurer qu’elles ne s’ouvrent pas à nouveau.
16 Vérifiez toutes les plaies ouvertes que la mère peut avoir subies. Si son saignement était dû à un traumatisme, le médecin aurait suturé toutes les plaies ouvertes. Ces plaies devront faire l’objet d’une surveillance constante pour s’assurer qu’elles ne s’ouvrent pas à nouveau.  17 Vérifiez les effets secondaires des médicaments. Les médicaments mentionnés ci-dessus doivent être systématiquement contrôlés pour déceler tout effet indésirable, jusqu'à ce que l'utilisation des médicaments soit interrompue. Même si la prise en charge de l'hémorragie du post-partum se fait en collaboration avec le médecin, l'infirmière sera en mesure d'évaluer l'efficacité des interventions en améliorant de façon constante l'état de la mère.
17 Vérifiez les effets secondaires des médicaments. Les médicaments mentionnés ci-dessus doivent être systématiquement contrôlés pour déceler tout effet indésirable, jusqu'à ce que l'utilisation des médicaments soit interrompue. Même si la prise en charge de l'hémorragie du post-partum se fait en collaboration avec le médecin, l'infirmière sera en mesure d'évaluer l'efficacité des interventions en améliorant de façon constante l'état de la mère.