Un foie endommagé génère de nouveaux tissus pour se guérir, mais un foie cirrhotique est incapable de se régénérer correctement car il commence à se remplacer par des fibres connectives et à modifier sa structure.[1][2] La cirrhose à un stade précoce peut être inversée avec le traitement de la cause sous-jacente, mais la cirrhose au stade avancé est généralement irréversible et nécessite une greffe du foie. Si elle n'est pas traitée, la cirrhose peut éventuellement conduire à une insuffisance hépatique et / ou à un cancer. Connaître les signes de la cirrhose vous aidera à attraper la maladie au début de son traitement.
Méthode One of Four:
Comprendre les facteurs de risque
-
 1 Pensez à combien d'alcool vous buvez. L'alcool endommage le foie en bloquant sa capacité à traiter les glucides, les graisses et les protéines. Lorsque ces substances s'accumulent dans le foie, l'organisme peut réagir avec l'inflammation réactive entraînant l'hépatite, la fibrose et la cirrhose. Cependant, la consommation excessive d’alcool ne suffit pas à promouvoir une maladie hépatique alcoolique. Seulement 1 gros buveur sur 5 développe une hépatite alcoolique et 1 sur 4 développe une cirrhose.[3]
1 Pensez à combien d'alcool vous buvez. L'alcool endommage le foie en bloquant sa capacité à traiter les glucides, les graisses et les protéines. Lorsque ces substances s'accumulent dans le foie, l'organisme peut réagir avec l'inflammation réactive entraînant l'hépatite, la fibrose et la cirrhose. Cependant, la consommation excessive d’alcool ne suffit pas à promouvoir une maladie hépatique alcoolique. Seulement 1 gros buveur sur 5 développe une hépatite alcoolique et 1 sur 4 développe une cirrhose.[3] - Les hommes sont considérés comme de gros buveurs s'ils consomment 15 verres ou plus au cours d'une semaine donnée. Les femmes sont considérées comme des buveurs «lourds» avec 8 verres ou plus par semaine.[4]
- Vous pouvez encore développer une cirrhose après avoir cessé de boire. Cependant, l'abstinence d'alcool est toujours recommandée pour toutes les personnes atteintes de cirrhose. Cela aidera le traitement et la guérison, quel que soit le stade de la maladie dans lequel vous vous trouvez.[5]
- Alors que la cirrhose est plus fréquente chez les hommes, la cirrhose chez les femmes est plus susceptible de résulter de l'alcoolisme.[6]
-
 2 Faites-vous tester pour l'hépatite B et C.[7] L'inflammation chronique du foie et les lésions causées par l'un ou l'autre virus peuvent, sur plusieurs décennies, évoluer en cirrhose.
2 Faites-vous tester pour l'hépatite B et C.[7] L'inflammation chronique du foie et les lésions causées par l'un ou l'autre virus peuvent, sur plusieurs décennies, évoluer en cirrhose. - Les facteurs de risque de l'hépatite B comprennent les rapports sexuels non protégés, les transfusions sanguines et l'utilisation de drogues injectables avec des aiguilles contaminées. C'est beaucoup moins courant aux États-Unis et dans les autres pays développés en raison des vaccinations.
- Les facteurs de risque de l’hépatite C comprennent les infections dues à l’utilisation de drogues injectables, les transfusions sanguines, le perçage corporel et les tatouages.
- La cirrhose due à l'hépatite C est la raison la plus courante des greffes de foie.
-
 3 Soyez conscient d'une corrélation entre la cirrhose et le diabète. Chez 15 à 30% des personnes atteintes de cirrhose, le diabète est un facteur de risque de développer une «stéatohépatite non alcoolique» (NASH).[8] Le diabète est également courant dans les infections chroniques à l'hépatite C - une cause fréquente de la cirrhose - probablement à cause de la diminution de la fonction du pancréas.
3 Soyez conscient d'une corrélation entre la cirrhose et le diabète. Chez 15 à 30% des personnes atteintes de cirrhose, le diabète est un facteur de risque de développer une «stéatohépatite non alcoolique» (NASH).[8] Le diabète est également courant dans les infections chroniques à l'hépatite C - une cause fréquente de la cirrhose - probablement à cause de la diminution de la fonction du pancréas. - L'hémochromatose est une autre cause de cirrhose souvent associée au diabète.
- Cette affection est caractérisée par des dépôts de fer dans la peau, le cœur, les articulations et le pancréas. L'accumulation pancréatique conduit au diabète.
-
 4 Prenez votre poids actuel en compte. L'obésité présente une grande variété de problèmes de santé, du diabète de type 2 et des maladies cardiaques à l'arthrite et aux accidents vasculaires cérébraux.[9] Cependant, l'excès de graisse dans le foie provoque une inflammation et des lésions qui pourraient se transformer en stéatohépatite non alcoolique.[10]
4 Prenez votre poids actuel en compte. L'obésité présente une grande variété de problèmes de santé, du diabète de type 2 et des maladies cardiaques à l'arthrite et aux accidents vasculaires cérébraux.[9] Cependant, l'excès de graisse dans le foie provoque une inflammation et des lésions qui pourraient se transformer en stéatohépatite non alcoolique.[10] - Pour déterminer si vous êtes dans une fourchette de poids saine, utilisez une calculatrice en ligne de l’IMC (indice de masse corporelle).[11]
- Un calcul IMC prend en compte votre âge, votre taille, votre sexe et votre poids.
-
 5 Connaître les risques de maladies auto-immunes et cardiaques. Si vous avez une maladie auto-immune comme une maladie inflammatoire de l'intestin, la polyarthrite rhumatoïde ou une maladie de la thyroïde, soyez prudent. Bien qu'ils ne contribuent pas directement à la cirrhose, ils augmentent le risque de complications dans d'autres troubles qui le conduisent.[12] Les maladies cardiaques sont un facteur de risque de stéatohépatite non alcoolique conduisant à une cirrhose. De plus, une maladie cardiaque liée à une insuffisance cardiaque droite peut provoquer une congestion du foie (foie de noix de muscade) et une cirrhose cardiaque.[13][14]
5 Connaître les risques de maladies auto-immunes et cardiaques. Si vous avez une maladie auto-immune comme une maladie inflammatoire de l'intestin, la polyarthrite rhumatoïde ou une maladie de la thyroïde, soyez prudent. Bien qu'ils ne contribuent pas directement à la cirrhose, ils augmentent le risque de complications dans d'autres troubles qui le conduisent.[12] Les maladies cardiaques sont un facteur de risque de stéatohépatite non alcoolique conduisant à une cirrhose. De plus, une maladie cardiaque liée à une insuffisance cardiaque droite peut provoquer une congestion du foie (foie de noix de muscade) et une cirrhose cardiaque.[13][14] -
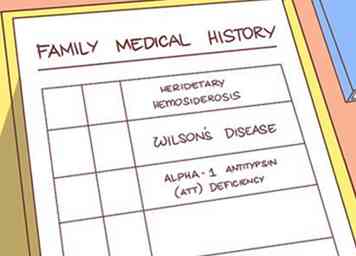 6 Examinez vos antécédents familiaux. Certains types de maladies du foie à l'origine de la cirrhose présentent un mode de transmission génétique. Regardez les antécédents médicaux de votre famille pour les maladies qui vous exposent à un risque accru de cirrhose:[15]
6 Examinez vos antécédents familiaux. Certains types de maladies du foie à l'origine de la cirrhose présentent un mode de transmission génétique. Regardez les antécédents médicaux de votre famille pour les maladies qui vous exposent à un risque accru de cirrhose:[15] - Hémosidérose héréditaire[16]
- La maladie de Wilson[17]
- Déficit en alpha-1 antitrypsine (AAT)[18]
Méthode deux sur quatre:
Reconnaître les symptômes et les signes
-
 1 Reconnaître les symptômes de la cirrhose. Si vous observez ces symptômes, vous devez les porter à l'attention du médecin dès que possible. Il ou elle pourra vous donner un diagnostic professionnel et commencer immédiatement le traitement. Si vous essayez de savoir si une personne autre que vous-même est atteinte de cirrhose, assurez-vous de l'inclure dans votre évaluation, car des symptômes peuvent ne pas être observés de l'extérieur. Les symptômes de la cirrhose comprennent:[19]
1 Reconnaître les symptômes de la cirrhose. Si vous observez ces symptômes, vous devez les porter à l'attention du médecin dès que possible. Il ou elle pourra vous donner un diagnostic professionnel et commencer immédiatement le traitement. Si vous essayez de savoir si une personne autre que vous-même est atteinte de cirrhose, assurez-vous de l'inclure dans votre évaluation, car des symptômes peuvent ne pas être observés de l'extérieur. Les symptômes de la cirrhose comprennent:[19] - Fatigue ou sensation de fatigue
- Ecchymoses ou saignements faciles
- Œdème des membres inférieurs (enflure)
- Peau et yeux teintés de jaune (jaunisse)
- Fièvre
- Manque d'appétit ou perte de poids
- La nausée
- La diarrhée
- Démangeaisons intenses (prurit)
- Augmentation de la circonférence abdominale
- Confusion
- Trouble du sommeil
-
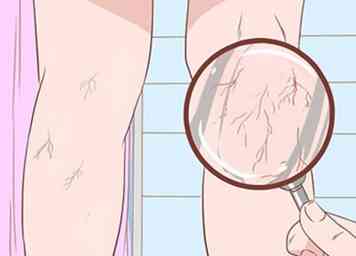 2 Rechercher des veines d'araignée.[20] Les termes plus techniques pour cette condition sont angiomata araignée, nevi araignée, ou télangiectasies araignées. Les veines d'araignée sont une grappe anormale de veines provenant d'un vaisseau sanguin central avec une lésion. Ils apparaissent généralement sur le tronc du corps, le visage et les membres supérieurs.[21]
2 Rechercher des veines d'araignée.[20] Les termes plus techniques pour cette condition sont angiomata araignée, nevi araignée, ou télangiectasies araignées. Les veines d'araignée sont une grappe anormale de veines provenant d'un vaisseau sanguin central avec une lésion. Ils apparaissent généralement sur le tronc du corps, le visage et les membres supérieurs.[21] - Pour vérifier les veines d'araignée, appuyez sur un morceau de verre sur le groupe de veines suspecté.
- Le point rouge au centre de la grappe semblera palpiter - devenant rouge à mesure que le sang pénètre dans le sang, puis blanchit lorsque le sang sort dans les petites veines.
- Les angiomes à grandes et multiples araignées sont un signe de cirrhose plus sévère.[22][23]
- Cependant, ils sont également fréquents avec la grossesse et la malnutrition sévère. Parfois, ils sont vus chez des individus par ailleurs en bonne santé.
-
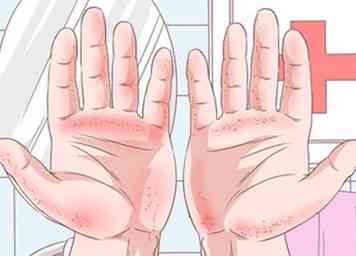 3 Observez les paumes pour rougir. L'érythème palmaire ressemble à des taches tachetées de taches rouges sur la paume et est causé par un métabolisme modifié des hormones sexuelles.[24] L'érythème palmaire affecte principalement le bord externe de la paume de la main le long de votre pouce et de votre petit doigt et épargne la paume centrale.
3 Observez les paumes pour rougir. L'érythème palmaire ressemble à des taches tachetées de taches rouges sur la paume et est causé par un métabolisme modifié des hormones sexuelles.[24] L'érythème palmaire affecte principalement le bord externe de la paume de la main le long de votre pouce et de votre petit doigt et épargne la paume centrale. - Les autres causes de l'érythème palmaire comprennent la grossesse, la polyarthrite rhumatoïde, l'hyperthyroïdie et les problèmes sanguins.[25]
-
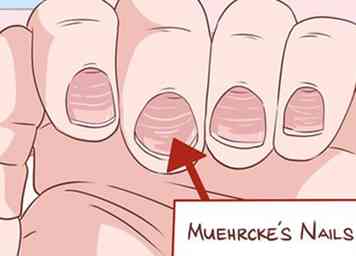 4 Notez tous les changements dans les ongles. Les maladies du foie en général affectent souvent la peau, mais l'observation des ongles peut fournir des informations supplémentaires utiles. Les ongles de Muehrcke sont des bandes ou des bandes horizontales pâles qui traversent le lit de l'ongle. Ceci est le résultat d'une production insuffisante d'albumine, uniquement produite par le foie.[26] Presser ces clous rendra les bandes blanches et disparaîtra avant de revenir rapidement.
4 Notez tous les changements dans les ongles. Les maladies du foie en général affectent souvent la peau, mais l'observation des ongles peut fournir des informations supplémentaires utiles. Les ongles de Muehrcke sont des bandes ou des bandes horizontales pâles qui traversent le lit de l'ongle. Ceci est le résultat d'une production insuffisante d'albumine, uniquement produite par le foie.[26] Presser ces clous rendra les bandes blanches et disparaîtra avant de revenir rapidement. - Avec les ongles de Terry, les deux tiers de la plaque de clou la plus proche de la jointure apparaissent en blanc. Le tiers plus près du bout du doigt apparaît en rouge. Ceci est également dû à l'albumine inadéquate.
- Le clubbing est un arrondi et / ou un agrandissement du clou et du bout du doigt. Lorsque sévère, les doigts peuvent apparaître comme pilon, donc le terme "doigts de pilon". Ceci est plus communément vu avec la cirrhose biliaire.
-
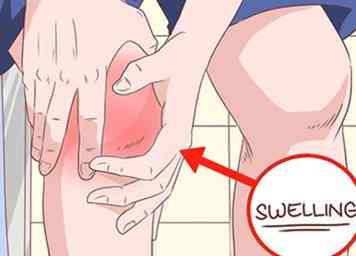 5 Inspectez les joints d'os longs pour voir s'ils sont enflés. Si vous observez un gonflement récurrent au niveau du genou ou de la cheville, par exemple, cela peut être un signe d’ostéoarthropathie hypertrophique. Les articulations des doigts et des épaules peuvent également être arthritiques. Ceci est le résultat d'une inflammation chronique du tissu conjonctif entourant l'os, qui peut être très douloureuse.[27]
5 Inspectez les joints d'os longs pour voir s'ils sont enflés. Si vous observez un gonflement récurrent au niveau du genou ou de la cheville, par exemple, cela peut être un signe d’ostéoarthropathie hypertrophique. Les articulations des doigts et des épaules peuvent également être arthritiques. Ceci est le résultat d'une inflammation chronique du tissu conjonctif entourant l'os, qui peut être très douloureuse.[27] - Notez que la cause la plus fréquente de HOA est le cancer du poumon, qui doit être exclu.
-
 6 Rechercher des doigts bouclés. "La contracture de Dupuytren" est un épaississement et un raccourcissement de l'aponévrose palmaire - le tissu qui relie les différentes parties de la paume. Cela conduit à des problèmes de flexibilité des doigts, les obligeant à se courber de manière permanente. C'est le plus commun dans l'anneau et le petit doigt, et est souvent accompagné de douleurs, de douleurs ou de démangeaisons. La personne aura du mal à tenir des objets, car la condition affecte la force de préhension.
6 Rechercher des doigts bouclés. "La contracture de Dupuytren" est un épaississement et un raccourcissement de l'aponévrose palmaire - le tissu qui relie les différentes parties de la paume. Cela conduit à des problèmes de flexibilité des doigts, les obligeant à se courber de manière permanente. C'est le plus commun dans l'anneau et le petit doigt, et est souvent accompagné de douleurs, de douleurs ou de démangeaisons. La personne aura du mal à tenir des objets, car la condition affecte la force de préhension. - La contracture de Dupuytren est fréquente dans la cirrhose alcoolique, survenant dans environ un tiers des cas.[28]
- Cependant, il est également observé chez les fumeurs, les consommateurs d'alcool sans cirrhose, les travailleurs présentant des mouvements répétitifs de la main et les personnes atteintes de diabète sucré et la maladie de Peyronie.
-
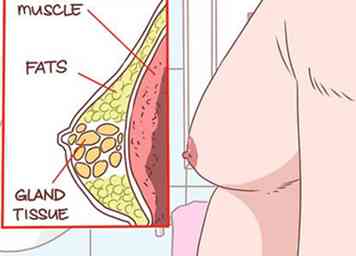 7 Recherchez une masse ferme dans les seins des hommes. La gynécomastie est une croissance du tissu des glandes dans les seins des hommes qui s'étend des mamelons.[29] Cela résulte d'une augmentation de l'hormone estradiol et se manifeste dans deux tiers des cas de cirrhose. La gynécomastie peut apparaître comme une pseudogynécomastie, laquelle hypertrophie des seins résulte de la prolifération des graisses plutôt que des glandes.
7 Recherchez une masse ferme dans les seins des hommes. La gynécomastie est une croissance du tissu des glandes dans les seins des hommes qui s'étend des mamelons.[29] Cela résulte d'une augmentation de l'hormone estradiol et se manifeste dans deux tiers des cas de cirrhose. La gynécomastie peut apparaître comme une pseudogynécomastie, laquelle hypertrophie des seins résulte de la prolifération des graisses plutôt que des glandes. - Pour les distinguer, allongez-vous sur le dos et placez votre pouce et votre index de chaque côté du sein.
- Réunissez-les lentement. Vous ressentez un disque de tissu concentrique, caoutchouteux à ferme, directement sous la zone du mamelon.
- Si vous sentez la masse, il y a gynécomastie présente. Si vous ne sentez pas la masse, vous avez une pseudogynécomastie.
- D'autres désordres de masse, tels que le cancer, ont tendance à être situés de manière excentrique (non centrés autour du mamelon).[30]
-
 8 Observez les symptômes de l'hypogonadisme chez les hommes.[31] Les hommes souffrant de problèmes hépatiques chroniques tels que la cirrhose voient leur production de testostérone diminuer.[32] Les symptômes de l'hypogonadisme comprennent l'impuissance, l'infertilité, la perte de libido et les testicules rétrécis. Elle peut être causée par une blessure au testicule ou par un problème d'hypothalamus ou d'hypophyse.
8 Observez les symptômes de l'hypogonadisme chez les hommes.[31] Les hommes souffrant de problèmes hépatiques chroniques tels que la cirrhose voient leur production de testostérone diminuer.[32] Les symptômes de l'hypogonadisme comprennent l'impuissance, l'infertilité, la perte de libido et les testicules rétrécis. Elle peut être causée par une blessure au testicule ou par un problème d'hypothalamus ou d'hypophyse. -
 9 Prenez note des douleurs abdominales et des ballonnements. Ceux-ci peuvent être des signes d'ascite, une accumulation de liquide dans la cavité péritonéale (abdominale).[33] Si suffisamment de liquide s'accumule, vous pouvez également éprouver un essoufflement.
9 Prenez note des douleurs abdominales et des ballonnements. Ceux-ci peuvent être des signes d'ascite, une accumulation de liquide dans la cavité péritonéale (abdominale).[33] Si suffisamment de liquide s'accumule, vous pouvez également éprouver un essoufflement. -
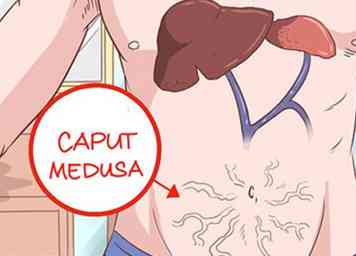 10 Inspecter l'abdomen pour les veines saillantes. Caput medusa est une condition dans laquelle la veine ombilicale s'ouvre, laissant le sang remonter dans le système veineux porte. Ce sang est ensuite acheminé dans la veine ombilicale, puis dans les veines de la paroi abdominale. Cela rend les veines très visibles sur l'estomac. Cette importance accrue est appelée caput medusa, car elle ressemble à la tête (caput) de Méduse, de la mythologie grecque.
10 Inspecter l'abdomen pour les veines saillantes. Caput medusa est une condition dans laquelle la veine ombilicale s'ouvre, laissant le sang remonter dans le système veineux porte. Ce sang est ensuite acheminé dans la veine ombilicale, puis dans les veines de la paroi abdominale. Cela rend les veines très visibles sur l'estomac. Cette importance accrue est appelée caput medusa, car elle ressemble à la tête (caput) de Méduse, de la mythologie grecque. -
 11 Sentez le souffle pour une odeur de moisi.[34] Ceci indique "fetor hepaticus", et est causé par des cas graves de la même hypertension qui provoque une méduse caput et le murmure de Cruveilhier-Baumgarten. L'odeur provient d'une quantité accrue de sulfure de diméthyle résultant de l'hypertension.
11 Sentez le souffle pour une odeur de moisi.[34] Ceci indique "fetor hepaticus", et est causé par des cas graves de la même hypertension qui provoque une méduse caput et le murmure de Cruveilhier-Baumgarten. L'odeur provient d'une quantité accrue de sulfure de diméthyle résultant de l'hypertension. - Le murmure devient plus silencieux lorsque le médecin aplatit les vaisseaux sanguins en appliquant une pression sur la peau au-dessus du bouton cloche.
-
 12 Remarquez les yeux et la peau jaunes. La jaunisse est une affection qui provoque cette décoloration jaunâtre due à une augmentation de la bilirubine lorsque le foie ne peut pas la traiter efficacement. Les membranes muqueuses peuvent également devenir jaunes et l'urine peut paraître assombrie.
12 Remarquez les yeux et la peau jaunes. La jaunisse est une affection qui provoque cette décoloration jaunâtre due à une augmentation de la bilirubine lorsque le foie ne peut pas la traiter efficacement. Les membranes muqueuses peuvent également devenir jaunes et l'urine peut paraître assombrie. - Maintenant, la peau jaune peut aussi être causée par la consommation de carotène à travers les carottes. Cependant, les carottes ne rendront pas le blanc des yeux jaune, car la jaunisse le fera.
-
 13 Testez les mains pour astérisque. Demandez à la personne que vous soupçonnez d’avoir la cirrhose d’étendre complètement ses mains devant elle avec les paumes à plat et face vers le bas. Les mains de l'individu commenceront à bouger et à «battre» au poignet comme les ailes d'un oiseau.
13 Testez les mains pour astérisque. Demandez à la personne que vous soupçonnez d’avoir la cirrhose d’étendre complètement ses mains devant elle avec les paumes à plat et face vers le bas. Les mains de l'individu commenceront à bouger et à «battre» au poignet comme les ailes d'un oiseau. - Astérixis est également observé dans l'urémie et l'insuffisance cardiaque grave.
Méthode trois sur quatre:
Recherche de diagnostic médical expert
-
 1 Demandez à un médecin de vérifier si la taille du foie ou de la rate a changé. Une fois sondé, le foie cirrhotique a tendance à se sentir ferme et nodulaire. La splénomégalie (hypertrophie de la rate) est causée par une hypertension qui entraîne une congestion de la rate. Ces deux conditions sont des signes de cirrhose.
1 Demandez à un médecin de vérifier si la taille du foie ou de la rate a changé. Une fois sondé, le foie cirrhotique a tendance à se sentir ferme et nodulaire. La splénomégalie (hypertrophie de la rate) est causée par une hypertension qui entraîne une congestion de la rate. Ces deux conditions sont des signes de cirrhose. -
 2 Demandez au médecin de vérifier le murmure de Cruveilhier-Baumgarten.[35] La plupart des médecins de soins primaires ne vérifient pas cela. Il s'agit d'un ronflement dans les veines qui peut être entendu à travers un stéthoscope dans la région épigastrique (supérieure centrale) de l'abdomen.À l'instar de la caput medusa, elle est également due à un problème de connexion entre les différents systèmes veineux du corps lorsqu'il y a une pression élevée dans les veines.
2 Demandez au médecin de vérifier le murmure de Cruveilhier-Baumgarten.[35] La plupart des médecins de soins primaires ne vérifient pas cela. Il s'agit d'un ronflement dans les veines qui peut être entendu à travers un stéthoscope dans la région épigastrique (supérieure centrale) de l'abdomen.À l'instar de la caput medusa, elle est également due à un problème de connexion entre les différents systèmes veineux du corps lorsqu'il y a une pression élevée dans les veines. - Le médecin effectuera la manœuvre de Valsalva - une technique de sondage qui augmente la pression abdominale. Cela lui permettra d'entendre plus clairement le murmure s'il est présent.
-
 3 Permettre au médecin d'effectuer des tests sanguins pour la cirrhose. Il ou elle prélèvera du sang et fera réaliser par un laboratoire des tests utiles pour le diagnostic de la cirrhose. Ces tests peuvent inclure:
3 Permettre au médecin d'effectuer des tests sanguins pour la cirrhose. Il ou elle prélèvera du sang et fera réaliser par un laboratoire des tests utiles pour le diagnostic de la cirrhose. Ces tests peuvent inclure: - Une numération globulaire complète qui analyse, entre autres, l'anémie, la leucopénie et la neutropénie et la thrombocytopénie fréquemment observées dans la cirrhose.
- Un test de taux élevés d'enzymes aminotransférases sériques pouvant indiquer une cirrhose alcoolique. La cirrhose alcoolique a généralement un rapport AST / ALT supérieur à 2.[36][37]
- Une mesure de la bilirubine totale pour comparer vos niveaux à des niveaux de base acceptables. Les résultats peuvent être normaux au début de la cirrhose, mais les taux ont tendance à augmenter avec l’aggravation de la cirrhose. Notez que l'augmentation de la bilirubine est un signe de mauvais pronostic dans la cirrhose biliaire primitive.[38]
- Une mesure des taux d'albumine. L'incapacité du foie cirrhotique à synthétiser l'albumine entraîne un faible taux d'albumine. Cependant, cela est également observé chez les patients souffrant d'insuffisance cardiaque congestive, de syndrome néphrotique, de malnutrition et de certaines maladies intestinales.
- D’autres tests comprennent la phosphatase alcaline, la gamma-glutamyl transpeptidase (GGT),[39][40][41] temps de prothrombine, globulines,[42] sodium sérique,[43] et hyponatrémie.
-
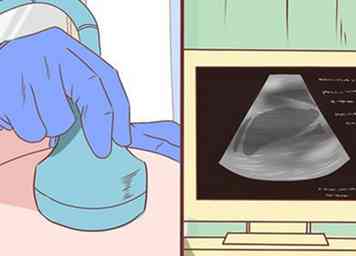 4 Demandez au médecin d'effectuer des études d'imagerie. L'imagerie du corps peut aider à reconnaître la cirrhose, mais est plus utile pour détecter les complications de la cirrhose comme l'ascite.
4 Demandez au médecin d'effectuer des études d'imagerie. L'imagerie du corps peut aider à reconnaître la cirrhose, mais est plus utile pour détecter les complications de la cirrhose comme l'ascite. - Les ultrasons sont non invasifs et largement disponibles. Un foie cirrhotique apparaît petit et nodulaire à l'échographie. La découverte classique dans la cirrhose est la diminution du lobe droit et l’agrandissement du lobe gauche. Les nodules observés à l'échographie peuvent être bénins ou malins et doivent être biopsiés. Les ultrasons peuvent également détecter une augmentation du diamètre de la veine porte ou la présence de veines collatérales qui suggèrent une hypertension portale.[44]
- La tomodensitométrie n'est pas systématique pour la cirrhose, car elle fournit les mêmes informations que les ultrasons. En outre, il implique une exposition aux rayonnements et aux contrastes. Demandez un deuxième avis et la justification du médecin s'il suggère ce processus.
- L'utilisation de l'imagerie par résonance magnétique est limitée par le coût et l'intolérance du patient, car le processus peut être long et inconfortable. Une faible intensité de signal sur les images pondérées en T1 suggère une surcharge en fer due à une hémochromatose héréditaire.[45]
-
 5 Obtenez une biopsie pour un diagnostic définitif. La recherche de signes et de symptômes et la réalisation d'analyses de sang sont toutes de bonnes méthodes pour confirmer une suspicion de cirrhose. Cependant, le seul moyen de savoir avec certitude qu'un foie est cirrhotique est de permettre à un médecin de pratiquer une biopsie. Après avoir traité et examiné l'échantillon de foie au microscope, le médecin sera en mesure de dire avec certitude si le patient a une cirrhose.
5 Obtenez une biopsie pour un diagnostic définitif. La recherche de signes et de symptômes et la réalisation d'analyses de sang sont toutes de bonnes méthodes pour confirmer une suspicion de cirrhose. Cependant, le seul moyen de savoir avec certitude qu'un foie est cirrhotique est de permettre à un médecin de pratiquer une biopsie. Après avoir traité et examiné l'échantillon de foie au microscope, le médecin sera en mesure de dire avec certitude si le patient a une cirrhose.
Méthode quatre sur quatre:
Recevoir un traitement contre la cirrhose
-
 1 Permettez au personnel médical de diriger votre traitement. Pour les cas de cirrhose, la plupart des cas légers à modérés sont traités en ambulatoire, à quelques exceptions près. Si le patient présente une hémorragie gastro-intestinale majeure, une infection grave ou une septicémie, une insuffisance rénale ou une altération de l'état mental, un traitement à l'hôpital est nécessaire.[46]
1 Permettez au personnel médical de diriger votre traitement. Pour les cas de cirrhose, la plupart des cas légers à modérés sont traités en ambulatoire, à quelques exceptions près. Si le patient présente une hémorragie gastro-intestinale majeure, une infection grave ou une septicémie, une insuffisance rénale ou une altération de l'état mental, un traitement à l'hôpital est nécessaire.[46] - Le médecin vous demandera probablement de ne pas consommer d'alcool, de drogues ou de médicaments si vous avez une toxicité hépatique. Le médecin évaluera cela sur une base individuelle. En outre, certaines herbes comme le kava et le gui peuvent causer d'autres dommages au foie.[47] Discutez de tous les traitements à base de plantes / alternatives que vous prenez actuellement avec votre médecin.
- Votre médecin vous immunisera contre les infections à pneumocoque, la grippe, l'hépatite A et l'hépatite B.
- Votre médecin établira également le protocole NASH pour vous, dans lequel vous serez soumis à un plan de réduction du poids, d’exercice et de contrôle optimal des lipides et du glucose (graisses et sucres / glucides).[48]
-
 2 Prenez les médicaments comme indiqué. Comme discuté dans les sections précédentes, il existe de nombreuses causes sous-jacentes qui conduisent à la cirrhose. Le médicament prescrit par votre médecin sera très personnalisé et adapté à votre cas. Ces médicaments traiteront les causes sous-jacentes (hépatite B, hépatite C, cirrhose biliaire, etc.) ainsi que les symptômes résultant de la cirrhose et de l'insuffisance hépatique consécutive.
2 Prenez les médicaments comme indiqué. Comme discuté dans les sections précédentes, il existe de nombreuses causes sous-jacentes qui conduisent à la cirrhose. Le médicament prescrit par votre médecin sera très personnalisé et adapté à votre cas. Ces médicaments traiteront les causes sous-jacentes (hépatite B, hépatite C, cirrhose biliaire, etc.) ainsi que les symptômes résultant de la cirrhose et de l'insuffisance hépatique consécutive. -
 3 Soyez prêt pour les options chirurgicales. Les médecins ne suggèrent pas toujours une intervention chirurgicale, mais ils peuvent le recommander si certaines conditions découlent de la cirrhose. Ces conditions incluent:
3 Soyez prêt pour les options chirurgicales. Les médecins ne suggèrent pas toujours une intervention chirurgicale, mais ils peuvent le recommander si certaines conditions découlent de la cirrhose. Ces conditions incluent: - Varices ou vaisseaux sanguins dilatés et peuvent être traités par ligature (ligature chirurgicale du vaisseau).
- Ascite, une accumulation de liquide abdominal traitée par paracentèse, une procédure de drainage.
- Insuffisance hépatique fulminante, apparition rapide d'une encéphalopathie (altération de la structure / fonction cérébrale dans les 8 semaines suivant une cirrhose du foie). Cette condition nécessite une greffe du foie.[49]
- Le carcinome hépatocellulaire est le développement du cancer du foie. Les tentatives de traitement comprennent l'ablation par radiofréquence, la résection (ablation chirurgicale du carcinome) et la transplantation du foie.[50]
-
 4 Comprenez votre pronostic. Après un diagnostic de cirrhose, les personnes peuvent généralement s'attendre à vivre 5 à 20 ans avec la maladie avec peu ou pas de symptômes.[51] Une fois que la cirrhose a provoqué des symptômes et des complications graves, la mort dans les 5 ans sans transplantation est fréquente.[52]
4 Comprenez votre pronostic. Après un diagnostic de cirrhose, les personnes peuvent généralement s'attendre à vivre 5 à 20 ans avec la maladie avec peu ou pas de symptômes.[51] Une fois que la cirrhose a provoqué des symptômes et des complications graves, la mort dans les 5 ans sans transplantation est fréquente.[52] - Le syndrome hépatorénal est une complication grave pouvant survenir en cas de cirrhose. Cela se réfère à l'apparition d'une insuffisance rénale chez les patients atteints d'une maladie du foie, nécessitant un traitement pour insuffisance rénale. [53]
- Le syndrome hépatopulmonaire, autre complication grave, est causé par l'élargissement des artères dans les poumons des patients atteints d'une maladie du foie. Elle entraîne un essoufflement et une hypoxémie (faibles taux d'oxygène dans le sang). Le traitement pour cela est une greffe de foie.[54]
Facebook
Twitter
Google+
 Minotauromaquia
Minotauromaquia
 1 Pensez à combien d'alcool vous buvez. L'alcool endommage le foie en bloquant sa capacité à traiter les glucides, les graisses et les protéines. Lorsque ces substances s'accumulent dans le foie, l'organisme peut réagir avec l'inflammation réactive entraînant l'hépatite, la fibrose et la cirrhose. Cependant, la consommation excessive d’alcool ne suffit pas à promouvoir une maladie hépatique alcoolique. Seulement 1 gros buveur sur 5 développe une hépatite alcoolique et 1 sur 4 développe une cirrhose.[3]
1 Pensez à combien d'alcool vous buvez. L'alcool endommage le foie en bloquant sa capacité à traiter les glucides, les graisses et les protéines. Lorsque ces substances s'accumulent dans le foie, l'organisme peut réagir avec l'inflammation réactive entraînant l'hépatite, la fibrose et la cirrhose. Cependant, la consommation excessive d’alcool ne suffit pas à promouvoir une maladie hépatique alcoolique. Seulement 1 gros buveur sur 5 développe une hépatite alcoolique et 1 sur 4 développe une cirrhose.[3]  2 Faites-vous tester pour l'hépatite B et C.[7] L'inflammation chronique du foie et les lésions causées par l'un ou l'autre virus peuvent, sur plusieurs décennies, évoluer en cirrhose.
2 Faites-vous tester pour l'hépatite B et C.[7] L'inflammation chronique du foie et les lésions causées par l'un ou l'autre virus peuvent, sur plusieurs décennies, évoluer en cirrhose.  3 Soyez conscient d'une corrélation entre la cirrhose et le diabète. Chez 15 à 30% des personnes atteintes de cirrhose, le diabète est un facteur de risque de développer une «stéatohépatite non alcoolique» (NASH).[8] Le diabète est également courant dans les infections chroniques à l'hépatite C - une cause fréquente de la cirrhose - probablement à cause de la diminution de la fonction du pancréas.
3 Soyez conscient d'une corrélation entre la cirrhose et le diabète. Chez 15 à 30% des personnes atteintes de cirrhose, le diabète est un facteur de risque de développer une «stéatohépatite non alcoolique» (NASH).[8] Le diabète est également courant dans les infections chroniques à l'hépatite C - une cause fréquente de la cirrhose - probablement à cause de la diminution de la fonction du pancréas.  4 Prenez votre poids actuel en compte. L'obésité présente une grande variété de problèmes de santé, du diabète de type 2 et des maladies cardiaques à l'arthrite et aux accidents vasculaires cérébraux.[9] Cependant, l'excès de graisse dans le foie provoque une inflammation et des lésions qui pourraient se transformer en stéatohépatite non alcoolique.[10]
4 Prenez votre poids actuel en compte. L'obésité présente une grande variété de problèmes de santé, du diabète de type 2 et des maladies cardiaques à l'arthrite et aux accidents vasculaires cérébraux.[9] Cependant, l'excès de graisse dans le foie provoque une inflammation et des lésions qui pourraient se transformer en stéatohépatite non alcoolique.[10]  5 Connaître les risques de maladies auto-immunes et cardiaques. Si vous avez une maladie auto-immune comme une maladie inflammatoire de l'intestin, la polyarthrite rhumatoïde ou une maladie de la thyroïde, soyez prudent. Bien qu'ils ne contribuent pas directement à la cirrhose, ils augmentent le risque de complications dans d'autres troubles qui le conduisent.[12] Les maladies cardiaques sont un facteur de risque de stéatohépatite non alcoolique conduisant à une cirrhose. De plus, une maladie cardiaque liée à une insuffisance cardiaque droite peut provoquer une congestion du foie (foie de noix de muscade) et une cirrhose cardiaque.[13][14]
5 Connaître les risques de maladies auto-immunes et cardiaques. Si vous avez une maladie auto-immune comme une maladie inflammatoire de l'intestin, la polyarthrite rhumatoïde ou une maladie de la thyroïde, soyez prudent. Bien qu'ils ne contribuent pas directement à la cirrhose, ils augmentent le risque de complications dans d'autres troubles qui le conduisent.[12] Les maladies cardiaques sont un facteur de risque de stéatohépatite non alcoolique conduisant à une cirrhose. De plus, une maladie cardiaque liée à une insuffisance cardiaque droite peut provoquer une congestion du foie (foie de noix de muscade) et une cirrhose cardiaque.[13][14]  6 Examinez vos antécédents familiaux. Certains types de maladies du foie à l'origine de la cirrhose présentent un mode de transmission génétique. Regardez les antécédents médicaux de votre famille pour les maladies qui vous exposent à un risque accru de cirrhose:[15]
6 Examinez vos antécédents familiaux. Certains types de maladies du foie à l'origine de la cirrhose présentent un mode de transmission génétique. Regardez les antécédents médicaux de votre famille pour les maladies qui vous exposent à un risque accru de cirrhose:[15]  1 Reconnaître les symptômes de la cirrhose. Si vous observez ces symptômes, vous devez les porter à l'attention du médecin dès que possible. Il ou elle pourra vous donner un diagnostic professionnel et commencer immédiatement le traitement. Si vous essayez de savoir si une personne autre que vous-même est atteinte de cirrhose, assurez-vous de l'inclure dans votre évaluation, car des symptômes peuvent ne pas être observés de l'extérieur. Les symptômes de la cirrhose comprennent:[19]
1 Reconnaître les symptômes de la cirrhose. Si vous observez ces symptômes, vous devez les porter à l'attention du médecin dès que possible. Il ou elle pourra vous donner un diagnostic professionnel et commencer immédiatement le traitement. Si vous essayez de savoir si une personne autre que vous-même est atteinte de cirrhose, assurez-vous de l'inclure dans votre évaluation, car des symptômes peuvent ne pas être observés de l'extérieur. Les symptômes de la cirrhose comprennent:[19]  2 Rechercher des veines d'araignée.[20] Les termes plus techniques pour cette condition sont angiomata araignée, nevi araignée, ou télangiectasies araignées. Les veines d'araignée sont une grappe anormale de veines provenant d'un vaisseau sanguin central avec une lésion. Ils apparaissent généralement sur le tronc du corps, le visage et les membres supérieurs.[21]
2 Rechercher des veines d'araignée.[20] Les termes plus techniques pour cette condition sont angiomata araignée, nevi araignée, ou télangiectasies araignées. Les veines d'araignée sont une grappe anormale de veines provenant d'un vaisseau sanguin central avec une lésion. Ils apparaissent généralement sur le tronc du corps, le visage et les membres supérieurs.[21]  3 Observez les paumes pour rougir. L'érythème palmaire ressemble à des taches tachetées de taches rouges sur la paume et est causé par un métabolisme modifié des hormones sexuelles.[24] L'érythème palmaire affecte principalement le bord externe de la paume de la main le long de votre pouce et de votre petit doigt et épargne la paume centrale.
3 Observez les paumes pour rougir. L'érythème palmaire ressemble à des taches tachetées de taches rouges sur la paume et est causé par un métabolisme modifié des hormones sexuelles.[24] L'érythème palmaire affecte principalement le bord externe de la paume de la main le long de votre pouce et de votre petit doigt et épargne la paume centrale.  4 Notez tous les changements dans les ongles. Les maladies du foie en général affectent souvent la peau, mais l'observation des ongles peut fournir des informations supplémentaires utiles. Les ongles de Muehrcke sont des bandes ou des bandes horizontales pâles qui traversent le lit de l'ongle. Ceci est le résultat d'une production insuffisante d'albumine, uniquement produite par le foie.[26] Presser ces clous rendra les bandes blanches et disparaîtra avant de revenir rapidement.
4 Notez tous les changements dans les ongles. Les maladies du foie en général affectent souvent la peau, mais l'observation des ongles peut fournir des informations supplémentaires utiles. Les ongles de Muehrcke sont des bandes ou des bandes horizontales pâles qui traversent le lit de l'ongle. Ceci est le résultat d'une production insuffisante d'albumine, uniquement produite par le foie.[26] Presser ces clous rendra les bandes blanches et disparaîtra avant de revenir rapidement.  5 Inspectez les joints d'os longs pour voir s'ils sont enflés. Si vous observez un gonflement récurrent au niveau du genou ou de la cheville, par exemple, cela peut être un signe d’ostéoarthropathie hypertrophique. Les articulations des doigts et des épaules peuvent également être arthritiques. Ceci est le résultat d'une inflammation chronique du tissu conjonctif entourant l'os, qui peut être très douloureuse.[27]
5 Inspectez les joints d'os longs pour voir s'ils sont enflés. Si vous observez un gonflement récurrent au niveau du genou ou de la cheville, par exemple, cela peut être un signe d’ostéoarthropathie hypertrophique. Les articulations des doigts et des épaules peuvent également être arthritiques. Ceci est le résultat d'une inflammation chronique du tissu conjonctif entourant l'os, qui peut être très douloureuse.[27]  6 Rechercher des doigts bouclés. "La contracture de Dupuytren" est un épaississement et un raccourcissement de l'aponévrose palmaire - le tissu qui relie les différentes parties de la paume. Cela conduit à des problèmes de flexibilité des doigts, les obligeant à se courber de manière permanente. C'est le plus commun dans l'anneau et le petit doigt, et est souvent accompagné de douleurs, de douleurs ou de démangeaisons. La personne aura du mal à tenir des objets, car la condition affecte la force de préhension.
6 Rechercher des doigts bouclés. "La contracture de Dupuytren" est un épaississement et un raccourcissement de l'aponévrose palmaire - le tissu qui relie les différentes parties de la paume. Cela conduit à des problèmes de flexibilité des doigts, les obligeant à se courber de manière permanente. C'est le plus commun dans l'anneau et le petit doigt, et est souvent accompagné de douleurs, de douleurs ou de démangeaisons. La personne aura du mal à tenir des objets, car la condition affecte la force de préhension.  7 Recherchez une masse ferme dans les seins des hommes. La gynécomastie est une croissance du tissu des glandes dans les seins des hommes qui s'étend des mamelons.[29] Cela résulte d'une augmentation de l'hormone estradiol et se manifeste dans deux tiers des cas de cirrhose. La gynécomastie peut apparaître comme une pseudogynécomastie, laquelle hypertrophie des seins résulte de la prolifération des graisses plutôt que des glandes.
7 Recherchez une masse ferme dans les seins des hommes. La gynécomastie est une croissance du tissu des glandes dans les seins des hommes qui s'étend des mamelons.[29] Cela résulte d'une augmentation de l'hormone estradiol et se manifeste dans deux tiers des cas de cirrhose. La gynécomastie peut apparaître comme une pseudogynécomastie, laquelle hypertrophie des seins résulte de la prolifération des graisses plutôt que des glandes.  8 Observez les symptômes de l'hypogonadisme chez les hommes.[31] Les hommes souffrant de problèmes hépatiques chroniques tels que la cirrhose voient leur production de testostérone diminuer.[32] Les symptômes de l'hypogonadisme comprennent l'impuissance, l'infertilité, la perte de libido et les testicules rétrécis. Elle peut être causée par une blessure au testicule ou par un problème d'hypothalamus ou d'hypophyse.
8 Observez les symptômes de l'hypogonadisme chez les hommes.[31] Les hommes souffrant de problèmes hépatiques chroniques tels que la cirrhose voient leur production de testostérone diminuer.[32] Les symptômes de l'hypogonadisme comprennent l'impuissance, l'infertilité, la perte de libido et les testicules rétrécis. Elle peut être causée par une blessure au testicule ou par un problème d'hypothalamus ou d'hypophyse.  9 Prenez note des douleurs abdominales et des ballonnements. Ceux-ci peuvent être des signes d'ascite, une accumulation de liquide dans la cavité péritonéale (abdominale).[33] Si suffisamment de liquide s'accumule, vous pouvez également éprouver un essoufflement.
9 Prenez note des douleurs abdominales et des ballonnements. Ceux-ci peuvent être des signes d'ascite, une accumulation de liquide dans la cavité péritonéale (abdominale).[33] Si suffisamment de liquide s'accumule, vous pouvez également éprouver un essoufflement.  10 Inspecter l'abdomen pour les veines saillantes. Caput medusa est une condition dans laquelle la veine ombilicale s'ouvre, laissant le sang remonter dans le système veineux porte. Ce sang est ensuite acheminé dans la veine ombilicale, puis dans les veines de la paroi abdominale. Cela rend les veines très visibles sur l'estomac. Cette importance accrue est appelée caput medusa, car elle ressemble à la tête (caput) de Méduse, de la mythologie grecque.
10 Inspecter l'abdomen pour les veines saillantes. Caput medusa est une condition dans laquelle la veine ombilicale s'ouvre, laissant le sang remonter dans le système veineux porte. Ce sang est ensuite acheminé dans la veine ombilicale, puis dans les veines de la paroi abdominale. Cela rend les veines très visibles sur l'estomac. Cette importance accrue est appelée caput medusa, car elle ressemble à la tête (caput) de Méduse, de la mythologie grecque.  11 Sentez le souffle pour une odeur de moisi.[34] Ceci indique "fetor hepaticus", et est causé par des cas graves de la même hypertension qui provoque une méduse caput et le murmure de Cruveilhier-Baumgarten. L'odeur provient d'une quantité accrue de sulfure de diméthyle résultant de l'hypertension.
11 Sentez le souffle pour une odeur de moisi.[34] Ceci indique "fetor hepaticus", et est causé par des cas graves de la même hypertension qui provoque une méduse caput et le murmure de Cruveilhier-Baumgarten. L'odeur provient d'une quantité accrue de sulfure de diméthyle résultant de l'hypertension.  12 Remarquez les yeux et la peau jaunes. La jaunisse est une affection qui provoque cette décoloration jaunâtre due à une augmentation de la bilirubine lorsque le foie ne peut pas la traiter efficacement. Les membranes muqueuses peuvent également devenir jaunes et l'urine peut paraître assombrie.
12 Remarquez les yeux et la peau jaunes. La jaunisse est une affection qui provoque cette décoloration jaunâtre due à une augmentation de la bilirubine lorsque le foie ne peut pas la traiter efficacement. Les membranes muqueuses peuvent également devenir jaunes et l'urine peut paraître assombrie.  13 Testez les mains pour astérisque. Demandez à la personne que vous soupçonnez d’avoir la cirrhose d’étendre complètement ses mains devant elle avec les paumes à plat et face vers le bas. Les mains de l'individu commenceront à bouger et à «battre» au poignet comme les ailes d'un oiseau.
13 Testez les mains pour astérisque. Demandez à la personne que vous soupçonnez d’avoir la cirrhose d’étendre complètement ses mains devant elle avec les paumes à plat et face vers le bas. Les mains de l'individu commenceront à bouger et à «battre» au poignet comme les ailes d'un oiseau.  1 Demandez à un médecin de vérifier si la taille du foie ou de la rate a changé. Une fois sondé, le foie cirrhotique a tendance à se sentir ferme et nodulaire. La splénomégalie (hypertrophie de la rate) est causée par une hypertension qui entraîne une congestion de la rate. Ces deux conditions sont des signes de cirrhose.
1 Demandez à un médecin de vérifier si la taille du foie ou de la rate a changé. Une fois sondé, le foie cirrhotique a tendance à se sentir ferme et nodulaire. La splénomégalie (hypertrophie de la rate) est causée par une hypertension qui entraîne une congestion de la rate. Ces deux conditions sont des signes de cirrhose.  2 Demandez au médecin de vérifier le murmure de Cruveilhier-Baumgarten.[35] La plupart des médecins de soins primaires ne vérifient pas cela. Il s'agit d'un ronflement dans les veines qui peut être entendu à travers un stéthoscope dans la région épigastrique (supérieure centrale) de l'abdomen.À l'instar de la caput medusa, elle est également due à un problème de connexion entre les différents systèmes veineux du corps lorsqu'il y a une pression élevée dans les veines.
2 Demandez au médecin de vérifier le murmure de Cruveilhier-Baumgarten.[35] La plupart des médecins de soins primaires ne vérifient pas cela. Il s'agit d'un ronflement dans les veines qui peut être entendu à travers un stéthoscope dans la région épigastrique (supérieure centrale) de l'abdomen.À l'instar de la caput medusa, elle est également due à un problème de connexion entre les différents systèmes veineux du corps lorsqu'il y a une pression élevée dans les veines.  3 Permettre au médecin d'effectuer des tests sanguins pour la cirrhose. Il ou elle prélèvera du sang et fera réaliser par un laboratoire des tests utiles pour le diagnostic de la cirrhose. Ces tests peuvent inclure:
3 Permettre au médecin d'effectuer des tests sanguins pour la cirrhose. Il ou elle prélèvera du sang et fera réaliser par un laboratoire des tests utiles pour le diagnostic de la cirrhose. Ces tests peuvent inclure:  4 Demandez au médecin d'effectuer des études d'imagerie. L'imagerie du corps peut aider à reconnaître la cirrhose, mais est plus utile pour détecter les complications de la cirrhose comme l'ascite.
4 Demandez au médecin d'effectuer des études d'imagerie. L'imagerie du corps peut aider à reconnaître la cirrhose, mais est plus utile pour détecter les complications de la cirrhose comme l'ascite.  5 Obtenez une biopsie pour un diagnostic définitif. La recherche de signes et de symptômes et la réalisation d'analyses de sang sont toutes de bonnes méthodes pour confirmer une suspicion de cirrhose. Cependant, le seul moyen de savoir avec certitude qu'un foie est cirrhotique est de permettre à un médecin de pratiquer une biopsie. Après avoir traité et examiné l'échantillon de foie au microscope, le médecin sera en mesure de dire avec certitude si le patient a une cirrhose.
5 Obtenez une biopsie pour un diagnostic définitif. La recherche de signes et de symptômes et la réalisation d'analyses de sang sont toutes de bonnes méthodes pour confirmer une suspicion de cirrhose. Cependant, le seul moyen de savoir avec certitude qu'un foie est cirrhotique est de permettre à un médecin de pratiquer une biopsie. Après avoir traité et examiné l'échantillon de foie au microscope, le médecin sera en mesure de dire avec certitude si le patient a une cirrhose.  1 Permettez au personnel médical de diriger votre traitement. Pour les cas de cirrhose, la plupart des cas légers à modérés sont traités en ambulatoire, à quelques exceptions près. Si le patient présente une hémorragie gastro-intestinale majeure, une infection grave ou une septicémie, une insuffisance rénale ou une altération de l'état mental, un traitement à l'hôpital est nécessaire.[46]
1 Permettez au personnel médical de diriger votre traitement. Pour les cas de cirrhose, la plupart des cas légers à modérés sont traités en ambulatoire, à quelques exceptions près. Si le patient présente une hémorragie gastro-intestinale majeure, une infection grave ou une septicémie, une insuffisance rénale ou une altération de l'état mental, un traitement à l'hôpital est nécessaire.[46]  2 Prenez les médicaments comme indiqué. Comme discuté dans les sections précédentes, il existe de nombreuses causes sous-jacentes qui conduisent à la cirrhose. Le médicament prescrit par votre médecin sera très personnalisé et adapté à votre cas. Ces médicaments traiteront les causes sous-jacentes (hépatite B, hépatite C, cirrhose biliaire, etc.) ainsi que les symptômes résultant de la cirrhose et de l'insuffisance hépatique consécutive.
2 Prenez les médicaments comme indiqué. Comme discuté dans les sections précédentes, il existe de nombreuses causes sous-jacentes qui conduisent à la cirrhose. Le médicament prescrit par votre médecin sera très personnalisé et adapté à votre cas. Ces médicaments traiteront les causes sous-jacentes (hépatite B, hépatite C, cirrhose biliaire, etc.) ainsi que les symptômes résultant de la cirrhose et de l'insuffisance hépatique consécutive.  3 Soyez prêt pour les options chirurgicales. Les médecins ne suggèrent pas toujours une intervention chirurgicale, mais ils peuvent le recommander si certaines conditions découlent de la cirrhose. Ces conditions incluent:
3 Soyez prêt pour les options chirurgicales. Les médecins ne suggèrent pas toujours une intervention chirurgicale, mais ils peuvent le recommander si certaines conditions découlent de la cirrhose. Ces conditions incluent:  4 Comprenez votre pronostic. Après un diagnostic de cirrhose, les personnes peuvent généralement s'attendre à vivre 5 à 20 ans avec la maladie avec peu ou pas de symptômes.[51] Une fois que la cirrhose a provoqué des symptômes et des complications graves, la mort dans les 5 ans sans transplantation est fréquente.[52]
4 Comprenez votre pronostic. Après un diagnostic de cirrhose, les personnes peuvent généralement s'attendre à vivre 5 à 20 ans avec la maladie avec peu ou pas de symptômes.[51] Une fois que la cirrhose a provoqué des symptômes et des complications graves, la mort dans les 5 ans sans transplantation est fréquente.[52]