L'indigestion chronique (également connue sous le nom de dyspepsie) se réfère à une condition médicale impliquant un inconfort dans l'estomac qui dure plus de sept jours par mois. Les symptômes de l'indigestion chronique peuvent progressivement s'aggraver, disparaître ou durer un certain temps. Le symptôme le plus commun de l'indigestion chronique est la douleur brûlante ou l'inconfort dans la partie supérieure de l'abdomen. Parmi les autres symptômes possibles, citons un «estomac dérangé généralisé», une sensation de gonflement ou de gonflement, des éructations, des nausées et des vomissements. Heureusement, certaines mesures peuvent être prises pour atténuer les symptômes de l'indigestion chronique.[1]
Première partie de quatre:
Identifier et traiter la cause
-
 1 Reconnaître les symptômes de l'indigestion. Bien qu'il existe de nombreux signes d'indigestion, il existe un certain nombre de cadeaux clés qui peuvent vous alerter sur un problème à résoudre. Les symptômes les plus courants signalés par les personnes souffrant d’indigestion comprennent:[2]
1 Reconnaître les symptômes de l'indigestion. Bien qu'il existe de nombreux signes d'indigestion, il existe un certain nombre de cadeaux clés qui peuvent vous alerter sur un problème à résoudre. Les symptômes les plus courants signalés par les personnes souffrant d’indigestion comprennent:[2] - Se sentir très plein ou gonflé
- Nausée et même vomissement
- Déchirure et éructations excessives (au-delà de ce qui est "normal" pour vous)
- Régurgitation du contenu de l'estomac ou de la nourriture dans l'œsophage
- Douleur aiguë ou intense dans l'estomac
-
 2 Comprendre les principales causes de l'indigestion chronique. L'indigestion n'est pas une maladie ou une maladie elle-même, mais un symptôme d'un problème sous-jacent au système digestif. Il est important de réfléchir à certaines des causes potentielles de votre indigestion. Comme son nom l'indique, l'indigestion est le plus souvent associée à la nourriture et aux boissons.[3] Manger trop et trop vite, excès d'alcool et consommation d'aliments difficiles à digérer peuvent causer des douleurs abdominales. L'indigestion chronique peut cependant être associée à plusieurs autres problèmes, notamment:[4][5]
2 Comprendre les principales causes de l'indigestion chronique. L'indigestion n'est pas une maladie ou une maladie elle-même, mais un symptôme d'un problème sous-jacent au système digestif. Il est important de réfléchir à certaines des causes potentielles de votre indigestion. Comme son nom l'indique, l'indigestion est le plus souvent associée à la nourriture et aux boissons.[3] Manger trop et trop vite, excès d'alcool et consommation d'aliments difficiles à digérer peuvent causer des douleurs abdominales. L'indigestion chronique peut cependant être associée à plusieurs autres problèmes, notamment:[4][5] - Dyspepsie fonctionnelle (aucune anomalie clinique évidente)
- Stress
- Obésité
- Fumeur
- Grossesse
- Médicaments (par exemple anti-inflammatoires non stéroïdiens (AINS), aspirine)
- Syndrome du côlon irritable (SCI)
- Reflux gastro-œsophagien (RGO)
- Gastroparésie (échec de l'estomac à se vider correctement)
- Infection à Helicobacter pylori
- Ulcères d'estomac
- Cancer de l'estomac
-
 3 Réduire ou changer de médicaments. Parfois, l'indigestion chronique est un effet secondaire de l'utilisation de médicaments à long terme, en particulier avec les AINS (anti-inflammatoires non stéroïdiens), notamment l'aspirine, le naproxène (Aleve, Anaprox, Naprelan, Naprosyn) et l'ibuprofène (Motrin, Advil). , entre autres.[6]
3 Réduire ou changer de médicaments. Parfois, l'indigestion chronique est un effet secondaire de l'utilisation de médicaments à long terme, en particulier avec les AINS (anti-inflammatoires non stéroïdiens), notamment l'aspirine, le naproxène (Aleve, Anaprox, Naprelan, Naprosyn) et l'ibuprofène (Motrin, Advil). , entre autres.[6] - Les AINS peuvent causer des problèmes intestinaux et une gêne. Pour cette raison, l'utilisation à long terme de ces médicaments n'est pas recommandée.[7]
- Les suppléments de fer sont également connus pour être durs sur le système digestif et peuvent provoquer un reflux acide, une constipation et des maux d'estomac.[8]
- Certains hypotenseurs, anxiolytiques et antibiotiques peuvent également causer des brûlures d’estomac, des nausées et une indigestion, entre autres effets secondaires.[9]
- Si vous soupçonnez que votre indigestion est causée par un médicament en particulier, consultez votre médecin au sujet de l’utilisation d’un autre médicament.
-
 4 Prendre des antiacides recommandés par le médecin pour soulager l'indigestion pendant la grossesse. La grossesse est souvent associée à une indigestion, ce qui n’est peut-être pas surprenant, en raison de la pression qu’elle exerce sur le système digestif en raison de la croissance du fœtus. Huit femmes sur dix éprouvent généralement une indigestion pendant leur grossesse.[10]
4 Prendre des antiacides recommandés par le médecin pour soulager l'indigestion pendant la grossesse. La grossesse est souvent associée à une indigestion, ce qui n’est peut-être pas surprenant, en raison de la pression qu’elle exerce sur le système digestif en raison de la croissance du fœtus. Huit femmes sur dix éprouvent généralement une indigestion pendant leur grossesse.[10] - Si les symptômes sont bénins et ne causent pas de douleur significative, vous pouvez envisager d'apporter des modifications à vos habitudes alimentaires et de consommation d'alcool (voir la partie 2). Vous pouvez également prendre un antiacide en vente libre, qui réduit la production d'acide gastrique ou d'un alginate, qui aide à soulager l'indigestion causée par le reflux acide (lorsque l'acide de votre estomac retourne dans l'œsophage). ne devrait prendre un antiacide ou un alginate que lorsque vous éprouvez des symptômes (plutôt que comme médicament de tous les jours). Voir la partie 3 pour les marques.
- Bien qu'il y ait beaucoup de réticence et de peur concernant la prise de médicaments pendant la grossesse, les antiacides ou les alginates sont sans danger tant que vous ne prenez que la dose recommandée. Cependant, n'hésitez pas à consulter votre médecin si vous n'êtes toujours pas sûr.
-
 5 Apporter des modifications alimentaires pour soulager les indigestions chroniques causées par le SCI. L'indigestion chronique est l'un des symptômes les plus courants du syndrome du côlon irritable (SII), une affection caractérisée par des douleurs abdominales persistantes, une gêne, des ballonnements et une altération des habitudes intestinales. La cause de l'IBS est inconnue et ne peut être détectée par aucun test.
5 Apporter des modifications alimentaires pour soulager les indigestions chroniques causées par le SCI. L'indigestion chronique est l'un des symptômes les plus courants du syndrome du côlon irritable (SII), une affection caractérisée par des douleurs abdominales persistantes, une gêne, des ballonnements et une altération des habitudes intestinales. La cause de l'IBS est inconnue et ne peut être détectée par aucun test. - Le meilleur traitement dépend fortement des symptômes particuliers d'inconfort ressentis par le patient; Cependant, les changements alimentaires sont souvent efficaces pour soulager les symptômes.
-
 6 Rechercher un traitement médical pour cause d'indigestion chronique par RGO. Le reflux gastro-œsophagien (RGO) est causé par une fuite persistante et anormale des acides gastriques dans l'œsophage. L'indigestion associée peut être traitée à l'aide de médicaments (voir Partie 3), de changements de mode de vie (voir Partie 2) ou même d'une intervention chirurgicale, en fonction de la gravité de la maladie.
6 Rechercher un traitement médical pour cause d'indigestion chronique par RGO. Le reflux gastro-œsophagien (RGO) est causé par une fuite persistante et anormale des acides gastriques dans l'œsophage. L'indigestion associée peut être traitée à l'aide de médicaments (voir Partie 3), de changements de mode de vie (voir Partie 2) ou même d'une intervention chirurgicale, en fonction de la gravité de la maladie. - Il est important de consulter votre médecin si vous pensez avoir un RGO. En l'absence de traitement, le RGO peut, à long terme, augmenter votre risque de développer des lésions permanentes et un cancer de l'œsophage.[11]
-
 7 Prenez des médicaments spécifiques pour soulager l'indigestion causée par la gastroparésie. La gastroparésie est une affection dans laquelle l'estomac ne peut pas se vider correctement à la suite d'une lésion nerveuse. Il est parfois associé au diabète.
7 Prenez des médicaments spécifiques pour soulager l'indigestion causée par la gastroparésie. La gastroparésie est une affection dans laquelle l'estomac ne peut pas se vider correctement à la suite d'une lésion nerveuse. Il est parfois associé au diabète. - Il n'y a pas de traitement satisfaisant pour cette affection, mais le métoclopramide, un antagoniste de la dopamine, aide à contracter l'estomac, prévenant ainsi les symptômes associés tels que l'indigestion. Dans ce cas, vous devrez consulter un spécialiste recommandé par votre médecin.
-
 8 Traiter un indigestion causée par des ulcères d'estomac ou un cancer. Les ulcères d'estomac et les cancers ne peuvent être évalués et traités avec précision que par des spécialistes compétents. Un traitement adéquat de ces problèmes peut aider toute indigestion associée.
8 Traiter un indigestion causée par des ulcères d'estomac ou un cancer. Les ulcères d'estomac et les cancers ne peuvent être évalués et traités avec précision que par des spécialistes compétents. Un traitement adéquat de ces problèmes peut aider toute indigestion associée. - En attendant, un soulagement des symptômes peut être obtenu en consommant des antiacides, des alginates ou des anti-H2 (voir Partie 3).
Deuxième partie de quatre:
Faire des changements de style de vie
-
 1 Modifiez la taille de vos portions et les heures de repas. Manger de gros repas nécessite un péristaltisme supplémentaire ou des mouvements synchronisés du tube digestif afin de digérer la nourriture. Cela peut aggraver l'irritation de la muqueuse intestinale. Au lieu de cela, visez à manger six petits repas fréquents par jour: trois repas principaux (petit-déjeuner, déjeuner et dîner) et trois collations entre les deux. De plus, faites un effort pour arrêter de manger environ deux à trois heures avant de vous coucher.
1 Modifiez la taille de vos portions et les heures de repas. Manger de gros repas nécessite un péristaltisme supplémentaire ou des mouvements synchronisés du tube digestif afin de digérer la nourriture. Cela peut aggraver l'irritation de la muqueuse intestinale. Au lieu de cela, visez à manger six petits repas fréquents par jour: trois repas principaux (petit-déjeuner, déjeuner et dîner) et trois collations entre les deux. De plus, faites un effort pour arrêter de manger environ deux à trois heures avant de vous coucher. - Essayez de manger une portion de moitié de ce que vous mangez normalement au petit-déjeuner, au déjeuner et au dîner. En règle générale (et même si vous ne souffrez pas d'une indigestion régulière), vous devriez vous sentir satisfait, mais pas farci, après avoir mangé.
-
 2 Évitez les aliments et les boissons susceptibles de provoquer une indigestion. Un certain nombre d'aliments peuvent irriter les intestins et l'estomac. Les aliments épicés, gras et acides sont tous des coupables courants et doivent être réduits ou retirés entièrement de votre alimentation si vous soupçonnez avoir des douleurs digestives.[12]
2 Évitez les aliments et les boissons susceptibles de provoquer une indigestion. Un certain nombre d'aliments peuvent irriter les intestins et l'estomac. Les aliments épicés, gras et acides sont tous des coupables courants et doivent être réduits ou retirés entièrement de votre alimentation si vous soupçonnez avoir des douleurs digestives.[12] - Évitez les aliments gras, comme les aliments frits, les fromages à pâte molle, les noix, la viande rouge et les avocats.
- Évitez les aliments épicés comme les currys et autres sauces avec chaleur.
- Évitez les tomates et les sauces à base de tomates et les aliments citriques comme les pamplemousses et les oranges (ainsi que sous forme de jus).
- Évitez les boissons gazeuses, qui peuvent déstabiliser l'estomac.
- Élimine l'alcool et la caféine.
- Essayez de couper quelques aliments à la fois pour voir si vous pouvez réduire le coupable. Lorsque vous retirez des aliments de votre alimentation quotidienne, voyez si vous remarquez un changement et si votre indigestion a diminué.
-
 3 N'ouvrez pas la bouche en mâchant. Mâcher la bouche ouverte ou parler tout en mangeant peut vous amener à avaler des quantités excessives d'air, ce qui peut provoquer des ballonnements supplémentaires.
3 N'ouvrez pas la bouche en mâchant. Mâcher la bouche ouverte ou parler tout en mangeant peut vous amener à avaler des quantités excessives d'air, ce qui peut provoquer des ballonnements supplémentaires. -
 4 Considérez votre posture. Ne pas s'allonger ou se pencher après les repas. À l'aide de la gravité, une flexion ou un coucher peut entraîner la régurgitation du contenu de l'estomac ou de la nourriture dans l'oesophage ou l'œsophage. De même, évitez de porter des vêtements, des pantalons ou des ceintures qui exercent une pression sur le ventre.[13]
4 Considérez votre posture. Ne pas s'allonger ou se pencher après les repas. À l'aide de la gravité, une flexion ou un coucher peut entraîner la régurgitation du contenu de l'estomac ou de la nourriture dans l'oesophage ou l'œsophage. De même, évitez de porter des vêtements, des pantalons ou des ceintures qui exercent une pression sur le ventre.[13] - Attendez au moins une heure après avoir mangé avant de vous allonger ou de faire des activités nécessitant de vous pencher. Si vous ne pouvez pas vous allonger, élevez la tête à un angle de 30 à 45 degrés pour aider le système digestif à faire son travail en décomposant les aliments.
-
 5 Arrêter de fumer. Si vous fumez, envisagez de cesser de fumer si vous souffrez d'indigestion. La nicotine contenue dans les cigarettes peut provoquer un relâchement des muscles au niveau de la partie inférieure de l'œsophage, aidant ainsi l'acide gastrique à tenter une fuite. De plus, la nicotine est un puissant vasoconstricteur. Cela signifie qu'il peut resserrer la muqueuse intestinale, qui est enflammée par l'irritation de l'acide gastrique excessif. En conséquence, les douleurs abdominales peuvent s'aggraver en fumant.[14][15]
5 Arrêter de fumer. Si vous fumez, envisagez de cesser de fumer si vous souffrez d'indigestion. La nicotine contenue dans les cigarettes peut provoquer un relâchement des muscles au niveau de la partie inférieure de l'œsophage, aidant ainsi l'acide gastrique à tenter une fuite. De plus, la nicotine est un puissant vasoconstricteur. Cela signifie qu'il peut resserrer la muqueuse intestinale, qui est enflammée par l'irritation de l'acide gastrique excessif. En conséquence, les douleurs abdominales peuvent s'aggraver en fumant.[14][15] - Cesser de fumer bien sûr a de nombreux autres avantages, tout comme le soulagement de l'indigestion chronique, y compris la réduction du risque de cancer du poumon et d'autres cancers, de maladie cardiaque et d'AVC.
-
 6 Réduisez votre consommation d'alcool et de caféine. L'alcool et la caféine peuvent déclencher une indigestion, en particulier les brûlures d'estomac, car ils ouvrent le sphincter œsophagien et permettent ainsi une reprise de l'acide gastrique.[16][17] Même si vous ne remarquez pas de problème avec une boisson individuelle, l'effet peut être aggravé si, par exemple, vous associez régulièrement cette boisson à des aliments problématiques (par exemple, si vous prenez un café le matin, un verre de soupe à la tomate). dîner, puis une orange plus tard).[18]
6 Réduisez votre consommation d'alcool et de caféine. L'alcool et la caféine peuvent déclencher une indigestion, en particulier les brûlures d'estomac, car ils ouvrent le sphincter œsophagien et permettent ainsi une reprise de l'acide gastrique.[16][17] Même si vous ne remarquez pas de problème avec une boisson individuelle, l'effet peut être aggravé si, par exemple, vous associez régulièrement cette boisson à des aliments problématiques (par exemple, si vous prenez un café le matin, un verre de soupe à la tomate). dîner, puis une orange plus tard).[18] - Le café, le thé, le soda et les autres boissons contenant de la caféine doivent également être évités. Vous n'avez pas à les abandonner totalement, mais vous devriez réduire. Visez 1-2 petites tasses (3-4 oz) de café par jour.[19]
-
 7 Perdre du poids. Si vous êtes en surpoids ou obèse, vous êtes plus susceptible de souffrir d'indigestion en raison de la pression accrue dans votre abdomen. Faire un concert pour perdre du poids et voir si votre indigestion est atténuée.[20]
7 Perdre du poids. Si vous êtes en surpoids ou obèse, vous êtes plus susceptible de souffrir d'indigestion en raison de la pression accrue dans votre abdomen. Faire un concert pour perdre du poids et voir si votre indigestion est atténuée.[20] - Essayez de manger sainement et régulièrement. Incorporer plus de fruits et de légumes et de grains entiers dans votre alimentation. Assurez-vous de limiter les aliments à teneur élevée en acide jusqu'à ce que vos symptômes soient atténués.
- Faites de l'exercice régulièrement. Essayez d'avoir au moins 30 minutes d'activité modérée à intense au moins trois fois par semaine. C'est également une bonne idée d'intégrer l'entraînement en force dans vos entraînements afin de convertir les graisses en muscles.
Troisième partie de quatre:
Prendre des médicaments
-
 1 Prenez un antiacide. Les antiacides faciles à obtenir tels que Maalox, Rolaids et Tums contiennent du calcium, du magnésium ou de l'aluminium et peuvent aider à neutraliser ou à neutraliser l'acide dans l'estomac pour le rendre moins corrosif. Les antiacides peuvent être achetés en vente libre dans les pharmacies et les pharmacies.[21]
1 Prenez un antiacide. Les antiacides faciles à obtenir tels que Maalox, Rolaids et Tums contiennent du calcium, du magnésium ou de l'aluminium et peuvent aider à neutraliser ou à neutraliser l'acide dans l'estomac pour le rendre moins corrosif. Les antiacides peuvent être achetés en vente libre dans les pharmacies et les pharmacies.[21] - Un des antiacides les plus prescrits est Maalox. Sa dose recommandée est de un à deux comprimés quatre fois par jour.
- Bien que certaines personnes trouvent cela utile dans le traitement de la survenue occasionnelle de brûlures d'estomac ou d'indigestion, celles-ci peuvent ne pas être assez fortes en cas d'indigestion chronique.
-
 2 Prenez des bloqueurs d'acide. Une des principales causes d'indigestion chronique est un acide gastrique excessif qui se répand dans l'œsophage et provoque une gêne. Les bloqueurs d’acide (également appelés anti-H2) réduisent la production d’acide gastrique, ce qui rend le contenu de l’estomac moins acide, de sorte qu’en cas de fuite dans l’œsophage, il sera moins irritant.
2 Prenez des bloqueurs d'acide. Une des principales causes d'indigestion chronique est un acide gastrique excessif qui se répand dans l'œsophage et provoque une gêne. Les bloqueurs d’acide (également appelés anti-H2) réduisent la production d’acide gastrique, ce qui rend le contenu de l’estomac moins acide, de sorte qu’en cas de fuite dans l’œsophage, il sera moins irritant. - Le plus recommandé des anti-H2 est la ranitidine, ou Zantac, qui peut être obtenue en vente libre ou sur ordonnance. La ranitidine peut être prise par voie orale sous forme de comprimé.En général, la plupart des anti-H2 doivent être pris 30 à 60 minutes avant de manger (mais seulement deux fois par jour au maximum).[22]
- Les bloqueurs d’acide n’agissent pas aussi rapidement que les antiacides, mais ils durent plus longtemps. En fait, les bloqueurs d’acide peuvent fonctionner pendant plusieurs heures et sont mieux utilisés comme mesure préventive.
-
 3 Prenez des inhibiteurs de la pompe à protons (IPP). Les inhibiteurs de la pompe à protons agissent en bloquant un système chimique appelé système enzymatique adénosine triphosphatase hydrogène-potassium, qui produit des acides gastriques. Si le taux d'acide gastrique est faible, la douleur abdominale associée à l'indigestion chronique peut être minimisée.[23]
3 Prenez des inhibiteurs de la pompe à protons (IPP). Les inhibiteurs de la pompe à protons agissent en bloquant un système chimique appelé système enzymatique adénosine triphosphatase hydrogène-potassium, qui produit des acides gastriques. Si le taux d'acide gastrique est faible, la douleur abdominale associée à l'indigestion chronique peut être minimisée.[23] - Les médecins recommandent les IPP lorsque les bloqueurs d'acide ne procurent pas de soulagement durable ou lorsque vous avez des problèmes d'œsophage grâce au RGO.
- Un PPI appelé Prilosec est disponible en vente libre, tandis que d'autres, y compris Aciphex, Nexium, Prevacid, Protonix et Prilosec, doivent être prescrits.[24]
-
 4 Prenez un alginate. Les alginates, tels que le gaviscon de marque OTC, créent une barrière de mousse qui flotte sur le contenu de votre estomac et empêche les acides de votre estomac de remonter dans l'œsophage. Parce qu'ils créent cette barrière entre l'acide gastrique et l'œsophage, les alginates sont particulièrement efficaces pour soulager le reflux acide et les brûlures d'estomac.[25]
4 Prenez un alginate. Les alginates, tels que le gaviscon de marque OTC, créent une barrière de mousse qui flotte sur le contenu de votre estomac et empêche les acides de votre estomac de remonter dans l'œsophage. Parce qu'ils créent cette barrière entre l'acide gastrique et l'œsophage, les alginates sont particulièrement efficaces pour soulager le reflux acide et les brûlures d'estomac.[25] - Les alginates fonctionnent plus rapidement que les anti-H2 et durent plus longtemps que les antiacides. Ils viennent sous forme de liquide et de comprimé, vous devez donc utiliser ce que vous préférez.
- Vous devez prendre des alginates lorsque vous ressentez des symptômes et non avant un repas, car les aliments qui traversent l'œsophage peuvent perturber la barrière et la rendre moins efficace.
-
 5 Essayez Reglan. Reglan, ou métoclopramide, augmente les contractions digestives, ce qui aide à déplacer les aliments dans le système digestif et dans les intestins. Le calcul est simple: une digestion plus rapide signifie moins de brûlures d'estomac.[26]
5 Essayez Reglan. Reglan, ou métoclopramide, augmente les contractions digestives, ce qui aide à déplacer les aliments dans le système digestif et dans les intestins. Le calcul est simple: une digestion plus rapide signifie moins de brûlures d'estomac.[26] - Reglan ne doit être considéré que comme un traitement à court terme et seulement en dernier recours lorsque les autres médicaments mentionnés ci-dessus ne procurent pas un soulagement suffisant. Ne pas utiliser Reglan pendant plus de 12 semaines.[27]
- Reglan nécessite une ordonnance et peut être pris sous forme de comprimé ou de liquide, généralement 30 minutes avant les repas et avant le coucher.
-
 6 Utilisez des antidépresseurs pour soulager la douleur. Les AINS ne sont pas administrés aux patients souffrant d’indigestion chronique pour soulager les douleurs abdominales, car ces médicaments peuvent irriter la muqueuse intestinale et aggraver l’affection. Au lieu de cela, les antidépresseurs sont prescrits pour soulager la douleur.[28]
6 Utilisez des antidépresseurs pour soulager la douleur. Les AINS ne sont pas administrés aux patients souffrant d’indigestion chronique pour soulager les douleurs abdominales, car ces médicaments peuvent irriter la muqueuse intestinale et aggraver l’affection. Au lieu de cela, les antidépresseurs sont prescrits pour soulager la douleur.[28] - Les antidépresseurs aident à soulager la douleur en réduisant la capacité des cellules nerveuses à réabsorber les substances chimiques du cerveau telles que la sérotonine et la noradrénaline. Ces produits chimiques s’accumulent à l’extérieur des cellules nerveuses s’ils ne sont pas réabsorbés. Cela entraîne l'inhibition des messages de douleur à la moelle épinière.
- L'amitriptyline est généralement prescrit à cette fin. Sa dose thérapeutique est de 10 à 25 mg par jour, qui est progressivement augmentée de 10 à 25 mg par semaine.[29]
- Consultez toujours votre médecin sur les possibilités de prendre un antidépresseur pour soulager la douleur.
Partie quatre de quatre:
Comprendre les procédures de diagnostic
-
 1 Appelez votre médecin. Si vous pensez souffrir d'indigestion chronique, vous devriez chercher un traitement pour obtenir un soulagement. L'Association américaine de gastroentérologie vous recommande de consulter votre médecin si vous présentez l'un des symptômes suivants ou une combinaison de ceux-ci: [30]
1 Appelez votre médecin. Si vous pensez souffrir d'indigestion chronique, vous devriez chercher un traitement pour obtenir un soulagement. L'Association américaine de gastroentérologie vous recommande de consulter votre médecin si vous présentez l'un des symptômes suivants ou une combinaison de ceux-ci: [30] - Vous rencontrez une indigestion trois fois ou plus chaque semaine.
- Vous avez souffert d'une indigestion régulière pendant quatre ans ou plus.
- Vous avez utilisé des antiacides en vente libre et d'autres médicaments pendant plusieurs mois ou plus.
- Vous n'avez pas été en mesure de trouver un soulagement malgré diverses tentatives (changements de mode de vie, médicaments, etc.).
- Notez que si vous ressentez une douleur à la poitrine, vous devez appeler votre médecin ou les services d'urgence, car cela pourrait indiquer une crise cardiaque que vous pourriez prendre pour une brûlure d'estomac ou une indigestion.
-
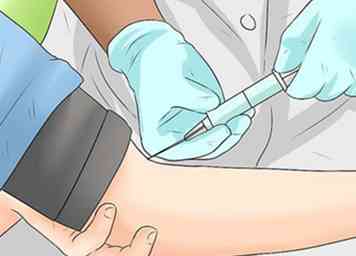 2 Faites analyser votre sang. Votre médecin voudra probablement obtenir un échantillon de sang afin de vous aider à déterminer la cause sous-jacente de votre indigestion. Les analyses de sang courantes qui aident à diagnostiquer les troubles digestifs comprennent une formule sanguine complète, qui mesure les globules rouges et blancs ainsi que les plaquettes sanguines et un taux de sédimentation érythrocytaire ou CRP (protéine réactive). niveau d'inflammation dans le corps.Les tests sanguins peuvent être utilisés pour diagnostiquer et surveiller des maladies telles que le SCI, H. pylori, la maladie cœliaque et la maladie de Crohn, entre autres.[31]
2 Faites analyser votre sang. Votre médecin voudra probablement obtenir un échantillon de sang afin de vous aider à déterminer la cause sous-jacente de votre indigestion. Les analyses de sang courantes qui aident à diagnostiquer les troubles digestifs comprennent une formule sanguine complète, qui mesure les globules rouges et blancs ainsi que les plaquettes sanguines et un taux de sédimentation érythrocytaire ou CRP (protéine réactive). niveau d'inflammation dans le corps.Les tests sanguins peuvent être utilisés pour diagnostiquer et surveiller des maladies telles que le SCI, H. pylori, la maladie cœliaque et la maladie de Crohn, entre autres.[31] - Un échantillon de sang est prélevé dans la veine du patient par une aiguille et une seringue stériles. L'échantillon est placé dans un récipient stérile et sera examiné dans un laboratoire médical.
-
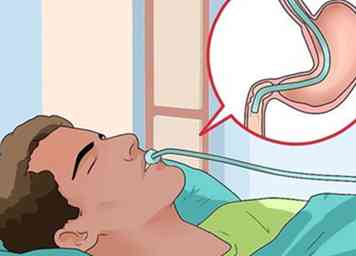 3 Aller pour une endoscopie. Dans certains cas, particulièrement dans les cas d'indigestion persistante, votre médecin peut vous référer à un gastro-entérologue, spécialiste du tractus gastro-intestinal et du foie. Le spécialiste peut opter pour une endoscopie, une procédure qui lui permet de regarder à l'intérieur de votre œsophage pour voir si la cause sous-jacente est un reflux acide qui endommage la muqueuse de votre œsophage.[32]
3 Aller pour une endoscopie. Dans certains cas, particulièrement dans les cas d'indigestion persistante, votre médecin peut vous référer à un gastro-entérologue, spécialiste du tractus gastro-intestinal et du foie. Le spécialiste peut opter pour une endoscopie, une procédure qui lui permet de regarder à l'intérieur de votre œsophage pour voir si la cause sous-jacente est un reflux acide qui endommage la muqueuse de votre œsophage.[32] - Dans une endoscopie, un instrument médical est inséré dans le côlon et est guidé par une petite caméra munie d'un tube éclairé à son extrémité. Cette procédure peut être effectuée de deux manières: coloscopie ou endoscopie supérieure.
- Une coloscopie utilise un tube flexible inséré doucement dans l'ouverture de l'anus, permettant la visualisation et l'examen directs du côlon (gros intestin) et de l'iléon terminal, la dernière section de l'intestin grêle.[33]
- Une endoscopie supérieure est aidée par un tube flexible inséré dans la bouche, dans l'œsophage et dans l'estomac jusqu'à atteindre le duodénum, la première partie de l'intestin grêle. En général, on vous demandera d’avoir un estomac vide (pas de nourriture ou de boisson six heures ou plus avant la procédure).[34]
- Pendant l'endoscopie, votre médecin peut également retirer un petit morceau de tissu à tester.[35]
-
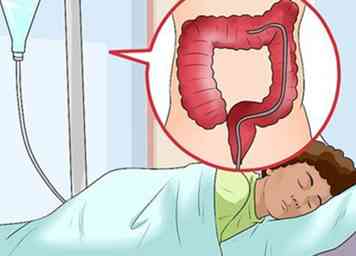 4 Subir un lavement baryté. Votre médecin peut vous recommander ceci si vous avez ressenti des douleurs à l'estomac, des saignements du rectum et des selles anormales (comme la diarrhée ou la constipation). Un lavement baryté est un test radiologique qui permet de déterminer s’il ya des anomalies dans le côlon.[36] Dans ce test, un liquide est injecté dans votre rectum contenant une substance métallique appelée baryum. Le baryum agit pour recouvrir la paroi du côlon afin que le côlon soit plus facilement visible sur la radiographie.[37]
4 Subir un lavement baryté. Votre médecin peut vous recommander ceci si vous avez ressenti des douleurs à l'estomac, des saignements du rectum et des selles anormales (comme la diarrhée ou la constipation). Un lavement baryté est un test radiologique qui permet de déterminer s’il ya des anomalies dans le côlon.[36] Dans ce test, un liquide est injecté dans votre rectum contenant une substance métallique appelée baryum. Le baryum agit pour recouvrir la paroi du côlon afin que le côlon soit plus facilement visible sur la radiographie.[37] - Avant l'examen, vous devrez "vider" votre côlon car tout ce qui reste pourrait être vu sur les rayons X comme une anomalie. Vous devrez probablement jeûner après minuit et prendre un laxatif pour éliminer votre côlon. Dans certains cas, votre médecin peut vous demander de respecter un régime alimentaire spécial la veille (par exemple, pas de solides, seulement des liquides clairs comme de l'eau, du bouillon et du café noir). Une semaine ou deux avant le test, assurez-vous de demander à votre médecin quels médicaments vous prenez et si vous devriez cesser de les prendre avant l'examen.[38]
- En général, l'examen est inconfortable, mais le lavement au baryum n'a pas d'effets secondaires, bien que vous puissiez ressentir des selles blanches (à cause du baryum) ou un peu de constipation. Votre médecin peut vous suggérer de prendre un laxatif si tel est le cas.
Facebook
Twitter
Google+
 Minotauromaquia
Minotauromaquia
 1 Reconnaître les symptômes de l'indigestion. Bien qu'il existe de nombreux signes d'indigestion, il existe un certain nombre de cadeaux clés qui peuvent vous alerter sur un problème à résoudre. Les symptômes les plus courants signalés par les personnes souffrant d’indigestion comprennent:[2]
1 Reconnaître les symptômes de l'indigestion. Bien qu'il existe de nombreux signes d'indigestion, il existe un certain nombre de cadeaux clés qui peuvent vous alerter sur un problème à résoudre. Les symptômes les plus courants signalés par les personnes souffrant d’indigestion comprennent:[2]  2 Comprendre les principales causes de l'indigestion chronique. L'indigestion n'est pas une maladie ou une maladie elle-même, mais un symptôme d'un problème sous-jacent au système digestif. Il est important de réfléchir à certaines des causes potentielles de votre indigestion. Comme son nom l'indique, l'indigestion est le plus souvent associée à la nourriture et aux boissons.[3] Manger trop et trop vite, excès d'alcool et consommation d'aliments difficiles à digérer peuvent causer des douleurs abdominales. L'indigestion chronique peut cependant être associée à plusieurs autres problèmes, notamment:[4][5]
2 Comprendre les principales causes de l'indigestion chronique. L'indigestion n'est pas une maladie ou une maladie elle-même, mais un symptôme d'un problème sous-jacent au système digestif. Il est important de réfléchir à certaines des causes potentielles de votre indigestion. Comme son nom l'indique, l'indigestion est le plus souvent associée à la nourriture et aux boissons.[3] Manger trop et trop vite, excès d'alcool et consommation d'aliments difficiles à digérer peuvent causer des douleurs abdominales. L'indigestion chronique peut cependant être associée à plusieurs autres problèmes, notamment:[4][5]  3 Réduire ou changer de médicaments. Parfois, l'indigestion chronique est un effet secondaire de l'utilisation de médicaments à long terme, en particulier avec les AINS (anti-inflammatoires non stéroïdiens), notamment l'aspirine, le naproxène (Aleve, Anaprox, Naprelan, Naprosyn) et l'ibuprofène (Motrin, Advil). , entre autres.[6]
3 Réduire ou changer de médicaments. Parfois, l'indigestion chronique est un effet secondaire de l'utilisation de médicaments à long terme, en particulier avec les AINS (anti-inflammatoires non stéroïdiens), notamment l'aspirine, le naproxène (Aleve, Anaprox, Naprelan, Naprosyn) et l'ibuprofène (Motrin, Advil). , entre autres.[6]  4 Prendre des antiacides recommandés par le médecin pour soulager l'indigestion pendant la grossesse. La grossesse est souvent associée à une indigestion, ce qui n’est peut-être pas surprenant, en raison de la pression qu’elle exerce sur le système digestif en raison de la croissance du fœtus. Huit femmes sur dix éprouvent généralement une indigestion pendant leur grossesse.[10]
4 Prendre des antiacides recommandés par le médecin pour soulager l'indigestion pendant la grossesse. La grossesse est souvent associée à une indigestion, ce qui n’est peut-être pas surprenant, en raison de la pression qu’elle exerce sur le système digestif en raison de la croissance du fœtus. Huit femmes sur dix éprouvent généralement une indigestion pendant leur grossesse.[10]  5 Apporter des modifications alimentaires pour soulager les indigestions chroniques causées par le SCI. L'indigestion chronique est l'un des symptômes les plus courants du syndrome du côlon irritable (SII), une affection caractérisée par des douleurs abdominales persistantes, une gêne, des ballonnements et une altération des habitudes intestinales. La cause de l'IBS est inconnue et ne peut être détectée par aucun test.
5 Apporter des modifications alimentaires pour soulager les indigestions chroniques causées par le SCI. L'indigestion chronique est l'un des symptômes les plus courants du syndrome du côlon irritable (SII), une affection caractérisée par des douleurs abdominales persistantes, une gêne, des ballonnements et une altération des habitudes intestinales. La cause de l'IBS est inconnue et ne peut être détectée par aucun test.  6 Rechercher un traitement médical pour cause d'indigestion chronique par RGO. Le reflux gastro-œsophagien (RGO) est causé par une fuite persistante et anormale des acides gastriques dans l'œsophage. L'indigestion associée peut être traitée à l'aide de médicaments (voir Partie 3), de changements de mode de vie (voir Partie 2) ou même d'une intervention chirurgicale, en fonction de la gravité de la maladie.
6 Rechercher un traitement médical pour cause d'indigestion chronique par RGO. Le reflux gastro-œsophagien (RGO) est causé par une fuite persistante et anormale des acides gastriques dans l'œsophage. L'indigestion associée peut être traitée à l'aide de médicaments (voir Partie 3), de changements de mode de vie (voir Partie 2) ou même d'une intervention chirurgicale, en fonction de la gravité de la maladie.  7 Prenez des médicaments spécifiques pour soulager l'indigestion causée par la gastroparésie. La gastroparésie est une affection dans laquelle l'estomac ne peut pas se vider correctement à la suite d'une lésion nerveuse. Il est parfois associé au diabète.
7 Prenez des médicaments spécifiques pour soulager l'indigestion causée par la gastroparésie. La gastroparésie est une affection dans laquelle l'estomac ne peut pas se vider correctement à la suite d'une lésion nerveuse. Il est parfois associé au diabète.  8 Traiter un indigestion causée par des ulcères d'estomac ou un cancer. Les ulcères d'estomac et les cancers ne peuvent être évalués et traités avec précision que par des spécialistes compétents. Un traitement adéquat de ces problèmes peut aider toute indigestion associée.
8 Traiter un indigestion causée par des ulcères d'estomac ou un cancer. Les ulcères d'estomac et les cancers ne peuvent être évalués et traités avec précision que par des spécialistes compétents. Un traitement adéquat de ces problèmes peut aider toute indigestion associée.  1 Modifiez la taille de vos portions et les heures de repas. Manger de gros repas nécessite un péristaltisme supplémentaire ou des mouvements synchronisés du tube digestif afin de digérer la nourriture. Cela peut aggraver l'irritation de la muqueuse intestinale. Au lieu de cela, visez à manger six petits repas fréquents par jour: trois repas principaux (petit-déjeuner, déjeuner et dîner) et trois collations entre les deux. De plus, faites un effort pour arrêter de manger environ deux à trois heures avant de vous coucher.
1 Modifiez la taille de vos portions et les heures de repas. Manger de gros repas nécessite un péristaltisme supplémentaire ou des mouvements synchronisés du tube digestif afin de digérer la nourriture. Cela peut aggraver l'irritation de la muqueuse intestinale. Au lieu de cela, visez à manger six petits repas fréquents par jour: trois repas principaux (petit-déjeuner, déjeuner et dîner) et trois collations entre les deux. De plus, faites un effort pour arrêter de manger environ deux à trois heures avant de vous coucher.  2 Évitez les aliments et les boissons susceptibles de provoquer une indigestion. Un certain nombre d'aliments peuvent irriter les intestins et l'estomac. Les aliments épicés, gras et acides sont tous des coupables courants et doivent être réduits ou retirés entièrement de votre alimentation si vous soupçonnez avoir des douleurs digestives.[12]
2 Évitez les aliments et les boissons susceptibles de provoquer une indigestion. Un certain nombre d'aliments peuvent irriter les intestins et l'estomac. Les aliments épicés, gras et acides sont tous des coupables courants et doivent être réduits ou retirés entièrement de votre alimentation si vous soupçonnez avoir des douleurs digestives.[12]  3 N'ouvrez pas la bouche en mâchant. Mâcher la bouche ouverte ou parler tout en mangeant peut vous amener à avaler des quantités excessives d'air, ce qui peut provoquer des ballonnements supplémentaires.
3 N'ouvrez pas la bouche en mâchant. Mâcher la bouche ouverte ou parler tout en mangeant peut vous amener à avaler des quantités excessives d'air, ce qui peut provoquer des ballonnements supplémentaires.  4 Considérez votre posture. Ne pas s'allonger ou se pencher après les repas. À l'aide de la gravité, une flexion ou un coucher peut entraîner la régurgitation du contenu de l'estomac ou de la nourriture dans l'oesophage ou l'œsophage. De même, évitez de porter des vêtements, des pantalons ou des ceintures qui exercent une pression sur le ventre.[13]
4 Considérez votre posture. Ne pas s'allonger ou se pencher après les repas. À l'aide de la gravité, une flexion ou un coucher peut entraîner la régurgitation du contenu de l'estomac ou de la nourriture dans l'oesophage ou l'œsophage. De même, évitez de porter des vêtements, des pantalons ou des ceintures qui exercent une pression sur le ventre.[13]  5 Arrêter de fumer. Si vous fumez, envisagez de cesser de fumer si vous souffrez d'indigestion. La nicotine contenue dans les cigarettes peut provoquer un relâchement des muscles au niveau de la partie inférieure de l'œsophage, aidant ainsi l'acide gastrique à tenter une fuite. De plus, la nicotine est un puissant vasoconstricteur. Cela signifie qu'il peut resserrer la muqueuse intestinale, qui est enflammée par l'irritation de l'acide gastrique excessif. En conséquence, les douleurs abdominales peuvent s'aggraver en fumant.[14][15]
5 Arrêter de fumer. Si vous fumez, envisagez de cesser de fumer si vous souffrez d'indigestion. La nicotine contenue dans les cigarettes peut provoquer un relâchement des muscles au niveau de la partie inférieure de l'œsophage, aidant ainsi l'acide gastrique à tenter une fuite. De plus, la nicotine est un puissant vasoconstricteur. Cela signifie qu'il peut resserrer la muqueuse intestinale, qui est enflammée par l'irritation de l'acide gastrique excessif. En conséquence, les douleurs abdominales peuvent s'aggraver en fumant.[14][15]  6 Réduisez votre consommation d'alcool et de caféine. L'alcool et la caféine peuvent déclencher une indigestion, en particulier les brûlures d'estomac, car ils ouvrent le sphincter œsophagien et permettent ainsi une reprise de l'acide gastrique.[16][17] Même si vous ne remarquez pas de problème avec une boisson individuelle, l'effet peut être aggravé si, par exemple, vous associez régulièrement cette boisson à des aliments problématiques (par exemple, si vous prenez un café le matin, un verre de soupe à la tomate). dîner, puis une orange plus tard).[18]
6 Réduisez votre consommation d'alcool et de caféine. L'alcool et la caféine peuvent déclencher une indigestion, en particulier les brûlures d'estomac, car ils ouvrent le sphincter œsophagien et permettent ainsi une reprise de l'acide gastrique.[16][17] Même si vous ne remarquez pas de problème avec une boisson individuelle, l'effet peut être aggravé si, par exemple, vous associez régulièrement cette boisson à des aliments problématiques (par exemple, si vous prenez un café le matin, un verre de soupe à la tomate). dîner, puis une orange plus tard).[18]  7 Perdre du poids. Si vous êtes en surpoids ou obèse, vous êtes plus susceptible de souffrir d'indigestion en raison de la pression accrue dans votre abdomen. Faire un concert pour perdre du poids et voir si votre indigestion est atténuée.[20]
7 Perdre du poids. Si vous êtes en surpoids ou obèse, vous êtes plus susceptible de souffrir d'indigestion en raison de la pression accrue dans votre abdomen. Faire un concert pour perdre du poids et voir si votre indigestion est atténuée.[20]  1 Prenez un antiacide. Les antiacides faciles à obtenir tels que Maalox, Rolaids et Tums contiennent du calcium, du magnésium ou de l'aluminium et peuvent aider à neutraliser ou à neutraliser l'acide dans l'estomac pour le rendre moins corrosif. Les antiacides peuvent être achetés en vente libre dans les pharmacies et les pharmacies.[21]
1 Prenez un antiacide. Les antiacides faciles à obtenir tels que Maalox, Rolaids et Tums contiennent du calcium, du magnésium ou de l'aluminium et peuvent aider à neutraliser ou à neutraliser l'acide dans l'estomac pour le rendre moins corrosif. Les antiacides peuvent être achetés en vente libre dans les pharmacies et les pharmacies.[21]  2 Prenez des bloqueurs d'acide. Une des principales causes d'indigestion chronique est un acide gastrique excessif qui se répand dans l'œsophage et provoque une gêne. Les bloqueurs d’acide (également appelés anti-H2) réduisent la production d’acide gastrique, ce qui rend le contenu de l’estomac moins acide, de sorte qu’en cas de fuite dans l’œsophage, il sera moins irritant.
2 Prenez des bloqueurs d'acide. Une des principales causes d'indigestion chronique est un acide gastrique excessif qui se répand dans l'œsophage et provoque une gêne. Les bloqueurs d’acide (également appelés anti-H2) réduisent la production d’acide gastrique, ce qui rend le contenu de l’estomac moins acide, de sorte qu’en cas de fuite dans l’œsophage, il sera moins irritant.  3 Prenez des inhibiteurs de la pompe à protons (IPP). Les inhibiteurs de la pompe à protons agissent en bloquant un système chimique appelé système enzymatique adénosine triphosphatase hydrogène-potassium, qui produit des acides gastriques. Si le taux d'acide gastrique est faible, la douleur abdominale associée à l'indigestion chronique peut être minimisée.[23]
3 Prenez des inhibiteurs de la pompe à protons (IPP). Les inhibiteurs de la pompe à protons agissent en bloquant un système chimique appelé système enzymatique adénosine triphosphatase hydrogène-potassium, qui produit des acides gastriques. Si le taux d'acide gastrique est faible, la douleur abdominale associée à l'indigestion chronique peut être minimisée.[23]  4 Prenez un alginate. Les alginates, tels que le gaviscon de marque OTC, créent une barrière de mousse qui flotte sur le contenu de votre estomac et empêche les acides de votre estomac de remonter dans l'œsophage. Parce qu'ils créent cette barrière entre l'acide gastrique et l'œsophage, les alginates sont particulièrement efficaces pour soulager le reflux acide et les brûlures d'estomac.[25]
4 Prenez un alginate. Les alginates, tels que le gaviscon de marque OTC, créent une barrière de mousse qui flotte sur le contenu de votre estomac et empêche les acides de votre estomac de remonter dans l'œsophage. Parce qu'ils créent cette barrière entre l'acide gastrique et l'œsophage, les alginates sont particulièrement efficaces pour soulager le reflux acide et les brûlures d'estomac.[25]  5 Essayez Reglan. Reglan, ou métoclopramide, augmente les contractions digestives, ce qui aide à déplacer les aliments dans le système digestif et dans les intestins. Le calcul est simple: une digestion plus rapide signifie moins de brûlures d'estomac.[26]
5 Essayez Reglan. Reglan, ou métoclopramide, augmente les contractions digestives, ce qui aide à déplacer les aliments dans le système digestif et dans les intestins. Le calcul est simple: une digestion plus rapide signifie moins de brûlures d'estomac.[26]  6 Utilisez des antidépresseurs pour soulager la douleur. Les AINS ne sont pas administrés aux patients souffrant d’indigestion chronique pour soulager les douleurs abdominales, car ces médicaments peuvent irriter la muqueuse intestinale et aggraver l’affection. Au lieu de cela, les antidépresseurs sont prescrits pour soulager la douleur.[28]
6 Utilisez des antidépresseurs pour soulager la douleur. Les AINS ne sont pas administrés aux patients souffrant d’indigestion chronique pour soulager les douleurs abdominales, car ces médicaments peuvent irriter la muqueuse intestinale et aggraver l’affection. Au lieu de cela, les antidépresseurs sont prescrits pour soulager la douleur.[28]  1 Appelez votre médecin. Si vous pensez souffrir d'indigestion chronique, vous devriez chercher un traitement pour obtenir un soulagement. L'Association américaine de gastroentérologie vous recommande de consulter votre médecin si vous présentez l'un des symptômes suivants ou une combinaison de ceux-ci: [30]
1 Appelez votre médecin. Si vous pensez souffrir d'indigestion chronique, vous devriez chercher un traitement pour obtenir un soulagement. L'Association américaine de gastroentérologie vous recommande de consulter votre médecin si vous présentez l'un des symptômes suivants ou une combinaison de ceux-ci: [30]  2 Faites analyser votre sang. Votre médecin voudra probablement obtenir un échantillon de sang afin de vous aider à déterminer la cause sous-jacente de votre indigestion. Les analyses de sang courantes qui aident à diagnostiquer les troubles digestifs comprennent une formule sanguine complète, qui mesure les globules rouges et blancs ainsi que les plaquettes sanguines et un taux de sédimentation érythrocytaire ou CRP (protéine réactive). niveau d'inflammation dans le corps.Les tests sanguins peuvent être utilisés pour diagnostiquer et surveiller des maladies telles que le SCI, H. pylori, la maladie cœliaque et la maladie de Crohn, entre autres.[31]
2 Faites analyser votre sang. Votre médecin voudra probablement obtenir un échantillon de sang afin de vous aider à déterminer la cause sous-jacente de votre indigestion. Les analyses de sang courantes qui aident à diagnostiquer les troubles digestifs comprennent une formule sanguine complète, qui mesure les globules rouges et blancs ainsi que les plaquettes sanguines et un taux de sédimentation érythrocytaire ou CRP (protéine réactive). niveau d'inflammation dans le corps.Les tests sanguins peuvent être utilisés pour diagnostiquer et surveiller des maladies telles que le SCI, H. pylori, la maladie cœliaque et la maladie de Crohn, entre autres.[31]  3 Aller pour une endoscopie. Dans certains cas, particulièrement dans les cas d'indigestion persistante, votre médecin peut vous référer à un gastro-entérologue, spécialiste du tractus gastro-intestinal et du foie. Le spécialiste peut opter pour une endoscopie, une procédure qui lui permet de regarder à l'intérieur de votre œsophage pour voir si la cause sous-jacente est un reflux acide qui endommage la muqueuse de votre œsophage.[32]
3 Aller pour une endoscopie. Dans certains cas, particulièrement dans les cas d'indigestion persistante, votre médecin peut vous référer à un gastro-entérologue, spécialiste du tractus gastro-intestinal et du foie. Le spécialiste peut opter pour une endoscopie, une procédure qui lui permet de regarder à l'intérieur de votre œsophage pour voir si la cause sous-jacente est un reflux acide qui endommage la muqueuse de votre œsophage.[32]  4 Subir un lavement baryté. Votre médecin peut vous recommander ceci si vous avez ressenti des douleurs à l'estomac, des saignements du rectum et des selles anormales (comme la diarrhée ou la constipation). Un lavement baryté est un test radiologique qui permet de déterminer s’il ya des anomalies dans le côlon.[36] Dans ce test, un liquide est injecté dans votre rectum contenant une substance métallique appelée baryum. Le baryum agit pour recouvrir la paroi du côlon afin que le côlon soit plus facilement visible sur la radiographie.[37]
4 Subir un lavement baryté. Votre médecin peut vous recommander ceci si vous avez ressenti des douleurs à l'estomac, des saignements du rectum et des selles anormales (comme la diarrhée ou la constipation). Un lavement baryté est un test radiologique qui permet de déterminer s’il ya des anomalies dans le côlon.[36] Dans ce test, un liquide est injecté dans votre rectum contenant une substance métallique appelée baryum. Le baryum agit pour recouvrir la paroi du côlon afin que le côlon soit plus facilement visible sur la radiographie.[37]