La FPI, également appelée fibrose pulmonaire idiopathique, est une maladie pulmonaire évolutive. La condition provoque des dommages irréversibles et des cicatrices au tissu pulmonaire.[1] Malheureusement, IPF n'a actuellement aucun traitement et les personnes atteintes de FPI peuvent avoir une durée de vie réduite.[2] Cependant, si vous avez été diagnostiqué avec la FPI, vous pouvez travailler avec votre médecin pour maintenir votre qualité de vie aussi élevée que possible.
Première partie de trois:
Discuter des symptômes de la FPI avec votre médecin
-
 1 Notez tout essoufflement grave. Tout le monde perd son souffle de temps en temps (généralement lors de l'exercice), mais si vous êtes essoufflé quotidiennement, consultez votre médecin pour obtenir de l'aide. L'essoufflement est un symptôme de la FPI et s'aggrave avec le temps. Les personnes atteintes de FPI peuvent être essoufflées, même en position assise ou inactive.[3]
1 Notez tout essoufflement grave. Tout le monde perd son souffle de temps en temps (généralement lors de l'exercice), mais si vous êtes essoufflé quotidiennement, consultez votre médecin pour obtenir de l'aide. L'essoufflement est un symptôme de la FPI et s'aggrave avec le temps. Les personnes atteintes de FPI peuvent être essoufflées, même en position assise ou inactive.[3] - Vous pouvez également vous retrouver en train de respirer rapidement et de ne prendre que des respirations peu profondes, de sorte que vous pouvez inhaler autant d'oxygène que possible.
-
 2 Notez les crises de toux imparables. Au fur et à mesure que les symptômes de la FPI se développent et deviennent plus graves, vous pouvez vous retrouver à tousser de manière incontrôlable avec une fréquence croissante. Si ces quintes de toux n'ont pas de cause externe (par exemple, une crise d’allergie ou d’inhalation accidentelle de poussières), elles peuvent nécessiter un examen plus approfondi.[4]
2 Notez les crises de toux imparables. Au fur et à mesure que les symptômes de la FPI se développent et deviennent plus graves, vous pouvez vous retrouver à tousser de manière incontrôlable avec une fréquence croissante. Si ces quintes de toux n'ont pas de cause externe (par exemple, une crise d’allergie ou d’inhalation accidentelle de poussières), elles peuvent nécessiter un examen plus approfondi.[4] - En plus de la toux imparable, de nombreuses personnes atteintes de FPI déclarent se sentir généralement fatiguées et avoir une énergie chroniquement faible.
-
 3 Inspectez vos doigts pour des signes de clubbing. Le clubbing est le principal symptôme visible de la FPI. Si vous souffrez de ce symptôme, le bout de vos doigts s'élargira et deviendra plus rond jusqu'à ce qu'ils aient à peu près la même largeur que la plus grosse articulation de chaque doigt. Les doigts qui ont matraqué ont un aspect gonflé et gonflé, comme les doigts d'un homme qui travaille fort avec ses mains.[5]
3 Inspectez vos doigts pour des signes de clubbing. Le clubbing est le principal symptôme visible de la FPI. Si vous souffrez de ce symptôme, le bout de vos doigts s'élargira et deviendra plus rond jusqu'à ce qu'ils aient à peu près la même largeur que la plus grosse articulation de chaque doigt. Les doigts qui ont matraqué ont un aspect gonflé et gonflé, comme les doigts d'un homme qui travaille fort avec ses mains.[5] - Le clubbing peut aussi arriver au bout de vos orteils. Vérifiez auprès de votre médecin si vous craignez que vos orteils ne s’élargissent à la suite d’un clubbing.[6]
-
 4 Discutez de vos antécédents médicaux avec votre médecin. Si vous pensez que vous pouvez avoir la FPI, prenez rendez-vous avec votre médecin dès que possible. Ils vous poseront des questions sur vos antécédents médicaux et pourraient vous demander si d'autres membres de votre famille ont eu des maladies pulmonaires. Le médecin peut également se renseigner sur les facteurs externes pouvant avoir causé votre FPI, notamment:[7]
4 Discutez de vos antécédents médicaux avec votre médecin. Si vous pensez que vous pouvez avoir la FPI, prenez rendez-vous avec votre médecin dès que possible. Ils vous poseront des questions sur vos antécédents médicaux et pourraient vous demander si d'autres membres de votre famille ont eu des maladies pulmonaires. Le médecin peut également se renseigner sur les facteurs externes pouvant avoir causé votre FPI, notamment:[7] - Si vous fumez ou êtes fréquemment exposé à la fumée secondaire.
- Si vous avez été exposé à l'amiante ou à d'autres substances nocives par inhalation.
Deuxième partie de trois:
Tests en cours pour IPF
-
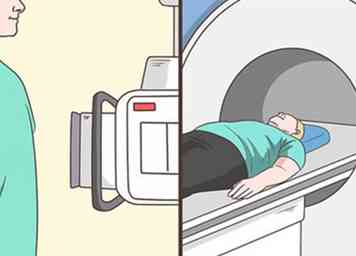 1 Passez une radiographie pulmonaire et un scanner. Une radiographie donnera aux médecins une image de vos poumons. Si la radiographie s'avère peu concluante, les médecins vous donneront probablement un scanner. Il s'agit d'un type plus sophistiqué de scanner thoracique et pulmonaire, qui fournira aux médecins une image détaillée de vos poumons. Cela permettra aux médecins de détecter les cicatrices sur vos tissus pulmonaires.[8]
1 Passez une radiographie pulmonaire et un scanner. Une radiographie donnera aux médecins une image de vos poumons. Si la radiographie s'avère peu concluante, les médecins vous donneront probablement un scanner. Il s'agit d'un type plus sophistiqué de scanner thoracique et pulmonaire, qui fournira aux médecins une image détaillée de vos poumons. Cela permettra aux médecins de détecter les cicatrices sur vos tissus pulmonaires.[8] - Malheureusement, en raison de la difficulté de diagnostiquer la FPI, les radiographies pulmonaires ne constituent souvent pas un test diagnostique concluant. Ils peuvent fournir une base de référence, mais votre médecin aura probablement besoin de plus de tests pour établir un diagnostic.
-
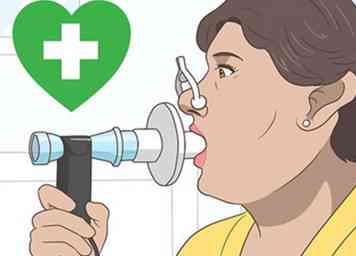 2 Demandez à votre médecin des tests de la fonction pulmonaire. Comme la FPI réduit considérablement la capacité respiratoire de vos poumons, la mesure de la fonction pulmonaire est un outil de diagnostic important. Les médecins mesurent la fonction pulmonaire au moyen d'un test de spirométrie, au cours duquel il vous sera demandé de souffler brusquement dans un appareil en forme de tube afin de mesurer la capacité d'air de vos poumons.[9]
2 Demandez à votre médecin des tests de la fonction pulmonaire. Comme la FPI réduit considérablement la capacité respiratoire de vos poumons, la mesure de la fonction pulmonaire est un outil de diagnostic important. Les médecins mesurent la fonction pulmonaire au moyen d'un test de spirométrie, au cours duquel il vous sera demandé de souffler brusquement dans un appareil en forme de tube afin de mesurer la capacité d'air de vos poumons.[9] - Votre médecin peut également placer un petit appareil sur le bout de votre doigt pour mesurer la quantité d'oxygène dans votre sang.
- D'autres tests de la fonction pulmonaire comprennent un test d'effort (au cours duquel les médecins surveillent votre rythme cardiaque lorsque vous courez sur un tapis roulant) et un test de gaz artériel (dans lequel un petit échantillon de sang aura ses niveaux d'oxygène).
-
 3 Acceptez de recevoir une bronchoscopie de votre médecin. Une bronchoscopie permet au médecin de retirer un très petit morceau de tissu du poumon. Pendant l'intervention, vous serez endormi à l'aide d'une anesthésie générale légère et votre médecin passera un petit tube flexible dans votre bouche ou votre nez et dans vos poumons. Ce tube retirera un échantillon de tissu pouvant être analysé pour détecter des signes de FPI ou d'autres maladies pulmonaires.[10]
3 Acceptez de recevoir une bronchoscopie de votre médecin. Une bronchoscopie permet au médecin de retirer un très petit morceau de tissu du poumon. Pendant l'intervention, vous serez endormi à l'aide d'une anesthésie générale légère et votre médecin passera un petit tube flexible dans votre bouche ou votre nez et dans vos poumons. Ce tube retirera un échantillon de tissu pouvant être analysé pour détecter des signes de FPI ou d'autres maladies pulmonaires.[10] - Si votre médecin n'est pas en mesure de faire un diagnostic définitif de la bronchoscopie, il peut être nécessaire d'effectuer une biopsie pulmonaire chirurgicale. Ils vont probablement prélever un échantillon de tissu dans vos poumons par une procédure peu invasive appelée chirurgie thoracoscopique assistée par vidéo (VATS).
Troisième partie de trois:
Traiter IPF
-
 1 Demandez à votre médecin des médicaments pour ralentir les effets de la FPI. Bien que la FPI soit un diagnostic débilitant, la FDA américaine a approuvé un certain nombre de médicaments sur ordonnance qui peuvent retarder la progression de la maladie et augmenter la capacité de vos poumons. Les médicaments actuellement approuvés par la FDA comprennent la pirfénidone (Esbriet) et le nintedanib (Ofev).[11]
1 Demandez à votre médecin des médicaments pour ralentir les effets de la FPI. Bien que la FPI soit un diagnostic débilitant, la FDA américaine a approuvé un certain nombre de médicaments sur ordonnance qui peuvent retarder la progression de la maladie et augmenter la capacité de vos poumons. Les médicaments actuellement approuvés par la FDA comprennent la pirfénidone (Esbriet) et le nintedanib (Ofev).[11] - La FDA pourrait approuver d'autres médicaments pour IPF dans les années à venir.
-
 2 Réadaptation pulmonaire pour maintenir votre fonction pulmonaire. La réadaptation pulmonaire est une pratique assez courante pour les personnes atteintes de FPI, bien que les aspects spécifiques du régime de réadaptation de chaque individu puissent varier. Pendant la rééducation, vous travaillerez avec des cliniciens qui peuvent vous conseiller sur les techniques de respiration, l'entraînement physique et les stratégies pour conserver votre énergie lorsque vous êtes à bout de souffle.[12]
2 Réadaptation pulmonaire pour maintenir votre fonction pulmonaire. La réadaptation pulmonaire est une pratique assez courante pour les personnes atteintes de FPI, bien que les aspects spécifiques du régime de réadaptation de chaque individu puissent varier. Pendant la rééducation, vous travaillerez avec des cliniciens qui peuvent vous conseiller sur les techniques de respiration, l'entraînement physique et les stratégies pour conserver votre énergie lorsque vous êtes à bout de souffle.[12] - Demandez à votre médecin de vous référer à un spécialiste de la réadaptation pulmonaire.
- Par ailleurs, si vous habitez près d'une clinique spécialisée dans la réadaptation pulmonaire, demandez à votre médecin des informations supplémentaires sur la façon de travailler avec les cliniciens.
-
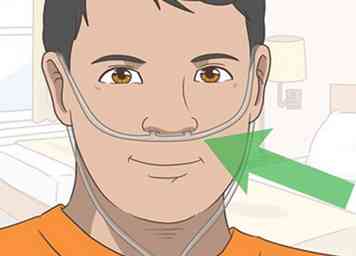 3 Recevoir une oxygénothérapie pour faciliter la respiration. Si votre FPI s'aggrave et que votre fonction pulmonaire continue à diminuer, votre médecin peut vous recommander d'inhaler de l'oxygène à travers un réservoir muni d'un tuyau flexible.Bien qu'elle n'inverse pas ou ne ralentisse pas les effets de la FPI, l'oxygénothérapie facilitera la respiration et maintiendra des niveaux d'oxygène constants dans votre sang.[13]
3 Recevoir une oxygénothérapie pour faciliter la respiration. Si votre FPI s'aggrave et que votre fonction pulmonaire continue à diminuer, votre médecin peut vous recommander d'inhaler de l'oxygène à travers un réservoir muni d'un tuyau flexible.Bien qu'elle n'inverse pas ou ne ralentisse pas les effets de la FPI, l'oxygénothérapie facilitera la respiration et maintiendra des niveaux d'oxygène constants dans votre sang.[13] - Votre médecin peut vous suggérer d'inhaler de l'oxygène uniquement pendant l'exercice ou pendant votre sommeil.
- Selon la gravité de votre FPI, le médecin peut vous recommander de transporter votre réservoir d'oxygène avec vous. La quantité d'oxygène à utiliser dépendra de votre taux d'oxygène, qui peut être déterminé par un oxymètre de pouls.
-
 4 Demandez à votre médecin s'il existe une transplantation pulmonaire potentielle. Les transplantations pulmonaires sont une option viable pour de nombreux patients atteints de FPI sévère. Les nouveaux poumons vont généralement aux patients qui peuvent encore bénéficier d'une qualité de vie élevée après la greffe. Demandez à votre médecin si vous pouvez être inscrit sur une liste d'attente pour une transplantation pulmonaire.[14]
4 Demandez à votre médecin s'il existe une transplantation pulmonaire potentielle. Les transplantations pulmonaires sont une option viable pour de nombreux patients atteints de FPI sévère. Les nouveaux poumons vont généralement aux patients qui peuvent encore bénéficier d'une qualité de vie élevée après la greffe. Demandez à votre médecin si vous pouvez être inscrit sur une liste d'attente pour une transplantation pulmonaire.[14] - De nombreux facteurs sont pris en compte lorsque l’on envisage une greffe. Le type de sang et de tissu du donneur doit également correspondre à la personne recevant l'organe.
Facebook
Twitter
Google+
 Minotauromaquia
Minotauromaquia
 1 Notez tout essoufflement grave. Tout le monde perd son souffle de temps en temps (généralement lors de l'exercice), mais si vous êtes essoufflé quotidiennement, consultez votre médecin pour obtenir de l'aide. L'essoufflement est un symptôme de la FPI et s'aggrave avec le temps. Les personnes atteintes de FPI peuvent être essoufflées, même en position assise ou inactive.[3]
1 Notez tout essoufflement grave. Tout le monde perd son souffle de temps en temps (généralement lors de l'exercice), mais si vous êtes essoufflé quotidiennement, consultez votre médecin pour obtenir de l'aide. L'essoufflement est un symptôme de la FPI et s'aggrave avec le temps. Les personnes atteintes de FPI peuvent être essoufflées, même en position assise ou inactive.[3]  2 Notez les crises de toux imparables. Au fur et à mesure que les symptômes de la FPI se développent et deviennent plus graves, vous pouvez vous retrouver à tousser de manière incontrôlable avec une fréquence croissante. Si ces quintes de toux n'ont pas de cause externe (par exemple, une crise d’allergie ou d’inhalation accidentelle de poussières), elles peuvent nécessiter un examen plus approfondi.[4]
2 Notez les crises de toux imparables. Au fur et à mesure que les symptômes de la FPI se développent et deviennent plus graves, vous pouvez vous retrouver à tousser de manière incontrôlable avec une fréquence croissante. Si ces quintes de toux n'ont pas de cause externe (par exemple, une crise d’allergie ou d’inhalation accidentelle de poussières), elles peuvent nécessiter un examen plus approfondi.[4]  3 Inspectez vos doigts pour des signes de clubbing. Le clubbing est le principal symptôme visible de la FPI. Si vous souffrez de ce symptôme, le bout de vos doigts s'élargira et deviendra plus rond jusqu'à ce qu'ils aient à peu près la même largeur que la plus grosse articulation de chaque doigt. Les doigts qui ont matraqué ont un aspect gonflé et gonflé, comme les doigts d'un homme qui travaille fort avec ses mains.[5]
3 Inspectez vos doigts pour des signes de clubbing. Le clubbing est le principal symptôme visible de la FPI. Si vous souffrez de ce symptôme, le bout de vos doigts s'élargira et deviendra plus rond jusqu'à ce qu'ils aient à peu près la même largeur que la plus grosse articulation de chaque doigt. Les doigts qui ont matraqué ont un aspect gonflé et gonflé, comme les doigts d'un homme qui travaille fort avec ses mains.[5]  4 Discutez de vos antécédents médicaux avec votre médecin. Si vous pensez que vous pouvez avoir la FPI, prenez rendez-vous avec votre médecin dès que possible. Ils vous poseront des questions sur vos antécédents médicaux et pourraient vous demander si d'autres membres de votre famille ont eu des maladies pulmonaires. Le médecin peut également se renseigner sur les facteurs externes pouvant avoir causé votre FPI, notamment:[7]
4 Discutez de vos antécédents médicaux avec votre médecin. Si vous pensez que vous pouvez avoir la FPI, prenez rendez-vous avec votre médecin dès que possible. Ils vous poseront des questions sur vos antécédents médicaux et pourraient vous demander si d'autres membres de votre famille ont eu des maladies pulmonaires. Le médecin peut également se renseigner sur les facteurs externes pouvant avoir causé votre FPI, notamment:[7]  1 Passez une radiographie pulmonaire et un scanner. Une radiographie donnera aux médecins une image de vos poumons. Si la radiographie s'avère peu concluante, les médecins vous donneront probablement un scanner. Il s'agit d'un type plus sophistiqué de scanner thoracique et pulmonaire, qui fournira aux médecins une image détaillée de vos poumons. Cela permettra aux médecins de détecter les cicatrices sur vos tissus pulmonaires.[8]
1 Passez une radiographie pulmonaire et un scanner. Une radiographie donnera aux médecins une image de vos poumons. Si la radiographie s'avère peu concluante, les médecins vous donneront probablement un scanner. Il s'agit d'un type plus sophistiqué de scanner thoracique et pulmonaire, qui fournira aux médecins une image détaillée de vos poumons. Cela permettra aux médecins de détecter les cicatrices sur vos tissus pulmonaires.[8]  2 Demandez à votre médecin des tests de la fonction pulmonaire. Comme la FPI réduit considérablement la capacité respiratoire de vos poumons, la mesure de la fonction pulmonaire est un outil de diagnostic important. Les médecins mesurent la fonction pulmonaire au moyen d'un test de spirométrie, au cours duquel il vous sera demandé de souffler brusquement dans un appareil en forme de tube afin de mesurer la capacité d'air de vos poumons.[9]
2 Demandez à votre médecin des tests de la fonction pulmonaire. Comme la FPI réduit considérablement la capacité respiratoire de vos poumons, la mesure de la fonction pulmonaire est un outil de diagnostic important. Les médecins mesurent la fonction pulmonaire au moyen d'un test de spirométrie, au cours duquel il vous sera demandé de souffler brusquement dans un appareil en forme de tube afin de mesurer la capacité d'air de vos poumons.[9]  3 Acceptez de recevoir une bronchoscopie de votre médecin. Une bronchoscopie permet au médecin de retirer un très petit morceau de tissu du poumon. Pendant l'intervention, vous serez endormi à l'aide d'une anesthésie générale légère et votre médecin passera un petit tube flexible dans votre bouche ou votre nez et dans vos poumons. Ce tube retirera un échantillon de tissu pouvant être analysé pour détecter des signes de FPI ou d'autres maladies pulmonaires.[10]
3 Acceptez de recevoir une bronchoscopie de votre médecin. Une bronchoscopie permet au médecin de retirer un très petit morceau de tissu du poumon. Pendant l'intervention, vous serez endormi à l'aide d'une anesthésie générale légère et votre médecin passera un petit tube flexible dans votre bouche ou votre nez et dans vos poumons. Ce tube retirera un échantillon de tissu pouvant être analysé pour détecter des signes de FPI ou d'autres maladies pulmonaires.[10]  1 Demandez à votre médecin des médicaments pour ralentir les effets de la FPI. Bien que la FPI soit un diagnostic débilitant, la FDA américaine a approuvé un certain nombre de médicaments sur ordonnance qui peuvent retarder la progression de la maladie et augmenter la capacité de vos poumons. Les médicaments actuellement approuvés par la FDA comprennent la pirfénidone (Esbriet) et le nintedanib (Ofev).[11]
1 Demandez à votre médecin des médicaments pour ralentir les effets de la FPI. Bien que la FPI soit un diagnostic débilitant, la FDA américaine a approuvé un certain nombre de médicaments sur ordonnance qui peuvent retarder la progression de la maladie et augmenter la capacité de vos poumons. Les médicaments actuellement approuvés par la FDA comprennent la pirfénidone (Esbriet) et le nintedanib (Ofev).[11]  2 Réadaptation pulmonaire pour maintenir votre fonction pulmonaire. La réadaptation pulmonaire est une pratique assez courante pour les personnes atteintes de FPI, bien que les aspects spécifiques du régime de réadaptation de chaque individu puissent varier. Pendant la rééducation, vous travaillerez avec des cliniciens qui peuvent vous conseiller sur les techniques de respiration, l'entraînement physique et les stratégies pour conserver votre énergie lorsque vous êtes à bout de souffle.[12]
2 Réadaptation pulmonaire pour maintenir votre fonction pulmonaire. La réadaptation pulmonaire est une pratique assez courante pour les personnes atteintes de FPI, bien que les aspects spécifiques du régime de réadaptation de chaque individu puissent varier. Pendant la rééducation, vous travaillerez avec des cliniciens qui peuvent vous conseiller sur les techniques de respiration, l'entraînement physique et les stratégies pour conserver votre énergie lorsque vous êtes à bout de souffle.[12]  3 Recevoir une oxygénothérapie pour faciliter la respiration. Si votre FPI s'aggrave et que votre fonction pulmonaire continue à diminuer, votre médecin peut vous recommander d'inhaler de l'oxygène à travers un réservoir muni d'un tuyau flexible.Bien qu'elle n'inverse pas ou ne ralentisse pas les effets de la FPI, l'oxygénothérapie facilitera la respiration et maintiendra des niveaux d'oxygène constants dans votre sang.[13]
3 Recevoir une oxygénothérapie pour faciliter la respiration. Si votre FPI s'aggrave et que votre fonction pulmonaire continue à diminuer, votre médecin peut vous recommander d'inhaler de l'oxygène à travers un réservoir muni d'un tuyau flexible.Bien qu'elle n'inverse pas ou ne ralentisse pas les effets de la FPI, l'oxygénothérapie facilitera la respiration et maintiendra des niveaux d'oxygène constants dans votre sang.[13]  4 Demandez à votre médecin s'il existe une transplantation pulmonaire potentielle. Les transplantations pulmonaires sont une option viable pour de nombreux patients atteints de FPI sévère. Les nouveaux poumons vont généralement aux patients qui peuvent encore bénéficier d'une qualité de vie élevée après la greffe. Demandez à votre médecin si vous pouvez être inscrit sur une liste d'attente pour une transplantation pulmonaire.[14]
4 Demandez à votre médecin s'il existe une transplantation pulmonaire potentielle. Les transplantations pulmonaires sont une option viable pour de nombreux patients atteints de FPI sévère. Les nouveaux poumons vont généralement aux patients qui peuvent encore bénéficier d'une qualité de vie élevée après la greffe. Demandez à votre médecin si vous pouvez être inscrit sur une liste d'attente pour une transplantation pulmonaire.[14]